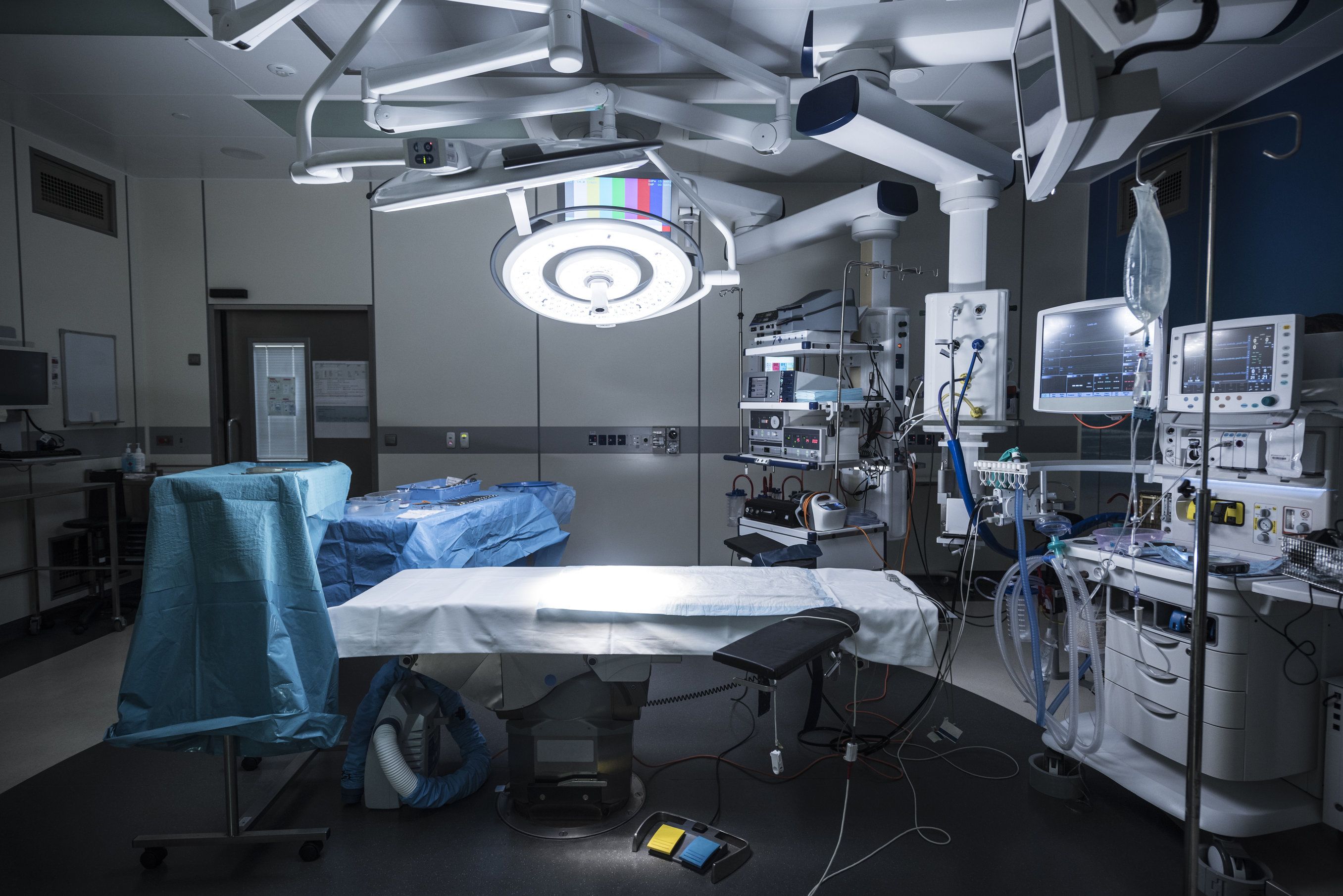
一項新研究指出,由於女性外科醫生在手術室中暴露於放射線與手術煙霧(surgical smoke),她們比一般女性面臨更高的不孕或懷孕相關風險。
研究人員表示,雖然已知女性外科醫生比其他女性面臨更高的風險,但減少這些風險的努力還不夠。研究團隊表示,醫院應該要採取措施,如:加註警告、建立通風系統等來保護女性外科醫師,而不是要她們不要做外科醫師。
許多國家,現在女性佔外科手術人力很大一部分,這群女性生育第一胎的年齡往往比一般女性大。根據梅奧診所(Mayo Clinic)2012年的調查,女性外科醫生懷孕的平均年齡為33歲,一般女性的則為26歲。並且女性外科醫師困難懷孕的比率幾乎是一般女性的3倍。
延遲生育和長時間工作緊張導致不孕或妊娠併發症的風險增加。在此之外,外科醫師又面臨著獨特的職業傷害。
手術室裡的風險
新研究確定了女性外科醫師總共可能面臨六種風險,包括:放射線、手術煙霧、外科醫師的工作特性、尖銳的手術器具、麻醉氣體及化療,其中前四種可能對想要生育孩子的女性外科醫生產生重大影響。
手術室中的放射線可能增加懷孕之女性外科醫生死胎風險,胎兒生長受限、有先天缺陷、小頭症、認知能力問題及於兒童期罹癌等風險也可能增加。為了降低這些風險,研究團隊建議,依據指引為不同的孕期設定放射線的上限。
手術煙霧—手術期間釋放到手術室空氣中的氣體,目前尚未有研究對此進行探討。不過,研究團隊將手術煙霧分解後確定其中含有25種化學物質,並找到許多研究指出這些化學物質與生育、懷孕有關的風險。
在25種化學物質中,懸浮微粒(PM2.5)可能增加新生兒體重過低或早產風險;甲苯(toluene)增加了婦女無法懷孕、嬰兒先天缺陷或認知問題的風險;苯類(benzene)可能增加新生兒成為兒童後罹患癌症的風險;1,2-二氯乙烷(1, 2-dichlorethane)可能增加不孕和流產風險。
女外科醫師每週工作超過40小時和輪班工作會增加早產、新生兒體重過低和流產的風險。
此外,尖銳的手術器具可能使外科醫師感染由血液傳播的疾病,如B型肝炎,C型肝炎和愛滋病毒等。
研究團隊表示,工作場所至少需要遵守現有的準則或標準,並認知這些準則或標準可能無法真正改善職員的生殖健康,還需要更積極建立相關保護措施,如:安裝更好的通風系統以排出手術室中的有毒煙霧等。
編譯來源:
- Daily Mail(2020.01.02)
- Anderson M, Goldman RH. Occupational Reproductive Hazards for Female Surgeons in the Operating Room: A Review. JAMA Surg. Published online January 02, 2020. doi:https://doi.org/10.1001/jamasurg.2019.5420
 台灣女性/性別健康權益亟需您以實際行動來共同守護!
台灣女性/性別健康權益亟需您以實際行動來共同守護!
|
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們! 持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。 收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。 無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←) |