
2019.08.14
媽媽罹患糖尿病 恐提高死胎風險
最近一項英國研究發現,患有第二型糖尿病的女性,腹中胎兒的死胎風險相較未罹病女性幾乎高了五倍。
糖尿病患者的死胎風險較高
第一型糖尿病是與遺傳相關的自身免疫疾病,而第二型糖尿病主要是與肥胖和生活習慣等後天因素有關。
研究人員在1998年4月至2016年6月間,追蹤了蘇格蘭3,847名患有糖尿病母親所生的5,392名嬰兒。相較於未罹患糖尿病的女性,第一型糖尿病患者死胎風險高三倍,第二型糖尿病患者的死胎風險高了4.7倍。
研究人員表示,「高血糖」和「肥胖」是第二型糖尿病的關鍵因素,若能有效控制,將能降低死胎風險。
研究主持人Sharon
Mackin博士表示,我們必須找到更好的方法來支持女性在育齡期間控制體重和血糖,以減少懷孕的不良後果。重要的是糖尿病患者應有警覺,就算沒有立即要懷孕,也需獲得適當的資訊與諮詢,一旦確認懷孕,應該立即與醫師諮詢,以獲得照護與支持
女胎更堅強?
出乎意料地,這項研究中罹患第二型糖尿病女性的死胎中81%是男性。過去曾有研究指出,男胎在子宮內更容易受到傷害,比女胎死產風險高了約10%。這項新研究顯示,第二型糖尿病女性的男性胎兒死產率是女胎的4倍,這可能是因為男胎在妊娠晚期有較高的代謝需求,加上男胎的胎盤較小所導致。
不過作者也提出警告,這還需要在不同人口種類中進行更多的觀察,才能有更精確的結果。
台灣女性的狀況?
根據國健署2017年的資料,台灣18歲以上國人糖尿病盛行率為11.5%,女性盛行率10.3%,估計超過100萬名女性罹患糖尿病,人數正逐年攀升。
而台大醫院婦產部2018年的資料指出,近年來因為高齡產婦的增加及篩檢技術的進步,妊娠糖尿病妊娠期糖尿病是指原先沒有糖尿病,卻在懷孕時出現高血糖症狀的女性,這會提高胎兒過大以及未來肥胖的風險。而對媽媽來說,妊娠期糖尿病會增加未來罹患第二型糖尿病、心血管疾病的風險。 發生率從過去10年的5%至7%驟升至12%至15%。
糖尿病及妊娠糖尿病的發生率都在上升,對母親及胎兒都是健康上的風險,令人憂心。然而,目前國內並未對產檢女性進行全面的妊娠糖尿病篩檢。並且,根據一項2018年的研究,2014年與2015年妊娠糖尿病孕婦接受健保給付之妊娠糖尿病篩檢比例在42%左右,超過50%未接受。為避免錯過為糖尿病女性和有糖尿病風險的女性提供醫療保健的機會,並進一步掌握女性及嬰兒的健康情形,國家應將妊娠糖尿病檢測列為產檢常規項目,並進行相關統計及追蹤。
更多與懷孕及糖尿病有關的新聞
及早減重緩解第2型糖尿病
妊娠糖尿病盛行率上升!
妊娠糖尿病者易有產後憂鬱症狀
編譯來源:Daily Mail(2019.07.29)、Eeurek Alert(2019.07.29)、BBC
NEWS(2019.07.30)
-------------------------
台灣女性/性別健康權益亟需您以實際行動來共同守護!
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們!
持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。
收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。
無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←)
+ read more
2019.08.10
解決全球蟲蟲危機,促進精子健康開始!
2017年全球男性精子數降了60%,引起人們擔憂有一天人類可能將不再能自然生育。不過,「精子危機」也刺激了科學家研發出在家就能了解精子品質的科技。有人認為這不僅能讓男性對自己的精子狀況更有警覺,也能翻轉人工生殖科技聚焦於女性生育能力的情形。
測試男性精子品質的新創科技
近幾年出現了一波測試男性精子品質的新創科技,如ExSeed、Yo、Trak和Legacy等,讓男性在家就可以做精子測試,甚至某些情況下可以在家凍精。
TRAK是在家檢視經精子濃度以了解生育力的技術。主要提供給想要生育的伴侶,但有三分之一使用了技術後並未嘗試懷孕。在這三分之一中有部分是因為受傷或服用類固醇而擔憂其精子品質,但其他則是基於好奇心而接受測試。研發者Sommer博士表示,過去男性認為生育就是女人的事,但現在男女都承認了男性也扮演著重要角色。
EXCEED是透過手機就可以分析出精子數量、濃度及能動性,還能提供個人化的訓練計畫來改善問題。透過短期訓練計畫改善問題是可能的,有些男性在專業指導下25周後精子濃度改善了25%、能動性改善了40%。
男性開始「凍精」為成家做準備
在台灣,對於想要晚生的男性可能面臨的風險並沒有認識,例如:當男性伴侶超過45歲時,即使女伴年輕很多,嘗試懷孕的時間不僅需要多五倍,流產的風險也高了一倍。並且孩子出生時患神經系統疾病的風險也增加,如:自閉症和注意力不足過動症。
在美國越來越多企業將冷凍精子作為這些問題的解決方案。這在即將接受癌症治療、進行輸精管切除術或性別重置手術的男性中已經相當普遍,但是,直到最近才開始鼓勵男性這樣做以避免晚生所延伸的風險。
選擇凍精的人變多,說明了男性對健康的認識和積極程度日益提高。並且也顯示出男性開始會把生兒育女視為其人生目標之一而為之做準備。而男性凍精要比女性凍卵更容易,但事前會需要改善精子品質,就像男性要嘗試生育前要提升精子品質一樣。
選擇「凍精」前該思考的事情
英國生殖產業的人對「凍精」抱持較保留的態度。有人認為凍卵和凍精是極端的問題解決方案,一些高風險案例才值得考慮使用這個作法,例如:服用會影響清子數量的SSRI型抗抑鬱藥、抗癲癇藥和抗糖尿病藥的人;工作中需接觸殺蟲劑、塑料和重金屬的人;及經常久坐的計程車司機和長途貨車司機等。
生殖醫療專家Nargund醫師表示,我不希望男女在凍精或凍卵後就不再注意生殖能力。在你凍精的那一刻,你就開始在依賴其他形式的生殖科學,如體外受精。因此,你是在將自己的生育能力放到生殖診所/中心手中,這不僅是昂貴的,而且可能第一次不會成功。我也反對女性接受不必要的治療。
此外,藉由「凍精」來延後生子的時間還要考慮到孩子的福利。例如:男性30歲「凍精」並在50歲生子,當孩子15歲時他已經65歲。我們應該鼓勵男女在年輕時盡可能地開始家庭。即使這是女性多年來一直接收到的訊息,但這不是男人想要聽到的。
曾經為Lagacy提供技術建議的男性科學教授Pacey表示,他不了解為什麼我們不願意注意男性高齡生子的風險。過去20-30年已經累積很多關於男性年齡對兒童影響的證據,但是我們傾向於忽視它,因為它與社會晚育的需求背道而馳。大自然要我們在十幾歲和二十初的時候生孩子,而非希望我們在30多歲的中後期生孩子。這位教授也不認為凍精是很好的解決方案,因為雖然可以凍結品質好的精子,但是當取出時它的品質可能變很差。
男性改善生育能力從生活習慣開始
台灣女人連線表示,明明夫妻無法懷孕有一半與男性生殖能力有關,為什麼男性生育能力下降的問題未被政府及醫療單位重視,而仍然以生育是女人事的角度來看待生殖問題。
生殖健康與生活習慣密不可分,如飲酒、不良飲食和久坐不動的生活方式都會帶來潛在問題。而由於男性約每三個月會產生新的精子,那些在生活方式上做出正確改變的男性往往會看到顯著的改善。我們希望這些新興科技能夠打破目前生殖醫療領域重女輕男的問題!
編譯來源:The Guardian(2019.07.07)
+ read more

2019.08.07
孕期體重增加多少才是剛好呢?
懷孕期間體重增加太多,將造成女性在生產後依然體重過重,同時也會讓寶寶出現肥胖及相關併發症的風險提高。可是如果體重增加不足,同樣會有相同的後果。
過去研究曾指出,在饑荒期間出生的兒童,發生思覺失調症(精神分裂症)及其他會出現精神病發作症狀的心理疾病,其機率是一般人的兩倍。最近一項瑞典研究甚至發現,在營養良好的人口中,極端不正常的體重增加也會造成其後代有相同情形,另外還有其他包括寶寶會早產或體重不足的風險。
那麼到底產婦在懷孕期間可以增加多少體重才是剛好的?目前的建議是根據女性在懷孕前的體重來設定,而對於低BMI值的女性,建議值會比一般要高一些。美國國家醫學院的建議值是,體重在正常值以下的女性可增重約12-18公斤;過重的女性則約7-11公斤。將體重控制在這個範圍內也可以幫助限制女性在產後所需要減去的體重數,以恢復到健康的體重。
和妳的醫師討論妳該增加的體重的正確數值,以及哪些是對妳和寶寶健康都有益處的最佳食物來源。記住媽媽的體重不是寶寶一般成長和健康的唯一重要指標,懷孕期間超音波及其他檢測會提供妳更完整的資訊。
編譯來源:HealthDay News(2019.08.02)
+ read more

2019.08.02
母性本能來自於大腦,不是妳的心!
過去研究指出,俗稱愛的荷爾蒙的「催產素(Oxytocin)」與母性本能有關。最近一項研究進一步發現,催產素激發母性本能的生理機制。
研究發現,在母鼠腦部某個區域有一組細胞會被催產素活化。在雄鼠同樣的腦部區域中則未發現這些細胞。
這些細胞是催產素受體細胞,他們位於可能調節著母性行為的腦區域,並且只有在雌激素存在時這些受體細胞才會有反應。這暗示著這些細胞可能會促進母性行為。
研究作者表示,過去許多研究試圖探索女性與男性的催產素系統有哪些差異,但直到現在都還沒有人成功找到具體的證據。這次的發現是一個很大的驚喜。
研究作者認為,研究發現可能可以套用在所有表現出母性行為的哺乳動物身上,包括人類。
此外,研究也證實了最近許多人體研究的結果:催產素受體細胞的表現改變與產後憂鬱有關。
產後憂鬱症導致產婦健康狀況不佳,並對兒童的發育產生負面影響。許多研究發現,憂鬱母親的孩子有很多認知、情緒、行為和健康問題的風險。因此,產後憂鬱症是一個重要的公共衛生問題,對母親和孩子都有不利影響。這項新發現可能為產後憂鬱症的新療法鋪路。
編譯來源:Eurekalert(2019.07.25)
+ read more
2019.07.24
精子可能和子宮細胞「秘密握手」
為什麼需要2億精子才能使一個卵子受精?
原因之一是,精子在到達子宮時會受到免疫系統的猛烈攻擊,這樣才會有足夠的精子可以存活;另一方面,淘汰掉一些弱者。
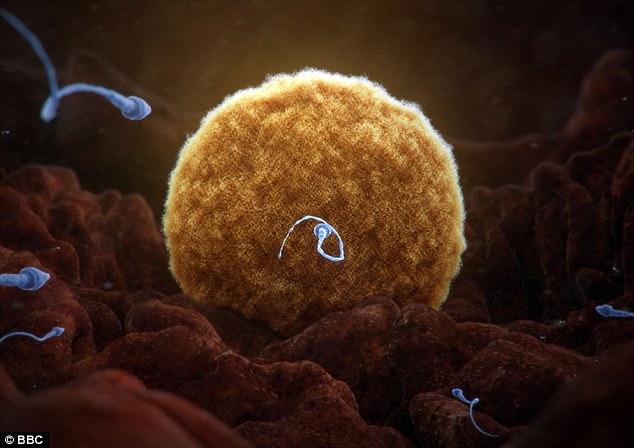
Gagneux博士的實驗室發現了精子與子宮內膜細胞之間存在一個現象:「秘密握手」。子宮內膜細胞有一種識別精子表面聚醣分子的受體(receptor)。它們之間的相互作用可能會調節女性的免疫反應,並幫助精子通過白血球的攻擊。
圖像: 在精子與卵子結合之前,精子必須通過雌性的免疫系統反應。精子表面上的聚醣(分支結構)與子宮內膜細胞上的受體會相互作用,幫助精子通過白血球的攻擊。
白血球的免疫反應究竟是怎樣的,尚不清楚。我們所知道的是,在穿過子宮頸後,數百萬個精子到達子宮,可能面臨免疫細胞─巨噬細胞和中性粒細胞的吞噬。
先天免疫系統的這種攻擊殺死了精液中的大部分精子,將數億個精子減少到幾百個進入輸卵管的精子。當一個卵受到一個以上精子受精是不能發育的。防禦反應可能有利於防止單一卵子多重受精。
精子被富含唾液酸的聚醣(glycan)包裹著。而先天免疫系統藉著唾液酸來區分外來者是否為人類細胞。Gagneux博士最初以為精子會逃過一劫可能是聚醣和中性粒細胞的相互作用的結果。但他們的測試發現,有或沒有唾液酸的精子和中性粒細胞之間的作用是沒有差異的。
同時,研究小組在子宮內膜細胞上也觀察到和唾液酸結合的受體,稱為Siglecs。在溶液中,這些子宮內膜受體可以與整個精子結合。根據Gagneux博士的說法,相互結合的作用可能抑制了免疫反應,有助於精子走過這嚴格的考驗,或者,它可能是子宮細胞清除有缺陷精子的一種方法。
Gagneux博士表示:「對於這種『相互結合』意味著什麼,我們幾乎說不上來,這有點令人尷尬。」。理解其生理意義的第一步是尋找精子與實體子宮之間的直接相互作用
,而本研究僅是在試管中觀察到精子與純化蛋白質(受體)的相互作用。
Gagneux博士補充:「『生殖』是在很多層面上進行非常非常微妙的拔河比賽。而這種免疫遊戲的進行是非常吸引人的!」
編譯來源:Eurekalert(2019.07.18)
+ read more
2019.07.10
打從娘胎起,男性就比較承受不住壓力!
在自然狀況下,統計新生兒出生時的性別,男嬰會略高於女嬰。但是每年性別比高或低沒有固定,並受許多不同因素所影響。
近日英國醫師Sebastian
Kraemer投書指出,英國新生兒性別比的三個高峰時間點都是社會政治環境較穩定的時期,當時出生的男寶寶都比較多。而與女性胎兒相比,在媽媽面對環境壓力時,肚子裡男性胎兒會比較不易存活。
美國社會學家Armstrong在其有關壓力對懷孕有害的研究中發現:「懷孕期間婦女的其他孩子或配偶死亡」與「發生懷孕生產負面事件」有相互關連性。
事實上,許多科學研究都已經顯示,懷孕婦女住在發生災難事件的地區,如:911事件、日本神戶大地震,會對其後代有重大的影響。在事件後數月內出生的新生兒,男孩與女孩的比例都會縮減。相較於他們的姊妹們,男性胎兒在母體遭遇嚴重壓力時會比較脆弱,甚至容易死亡。
相反地,當媽媽如果覺得安全以及保持樂觀,她們就會比平常較易生出男寶寶。根據英國國家統計局資料,新生兒出生的性別比呈現過三個高峰期,分別在1919、1945及1974年。這些都是社會充滿希望和凝聚力的時間點-前兩個是世界大戰結束後,而第三個則是英國與西方世界其他國家中社會不平等都處在最低水平的時刻。
在1945年後的30年間性別比都相對高,直到在1980年代中期後才慢慢穩定下來,維持在1930年代之後不曾出現過的狀況。
編譯來源:The Guardian(2019.07.04)
+ read more