
2025.06.04
200年前的保險套不只用來避孕?背後隱藏了男性的虛榮...
荷蘭國家博物館(Rijksmuseum)近期展出一件結合藝術與阿姆斯特丹紅燈區文化的特殊展覽品:一個近200年歷史、上面帶有情色圖案的保險套。
來自19世紀妓院德的保險套,變成博物館文化展品!
博物館聲明指出,這個據信製造於1830年代的保險套是由羊的盲腸製成,長約20公分,可能來自於法國的高級妓院。在1839年發明硫化橡膠之前,保險套主要以亞麻布、動物膜甚至龜殼製成,但防止性病或懷孕的效果有限。
此保險套於2024年11月以1000歐元(約台幣3萬5)的價格拍賣售出,而現在成為博物館最新展覽「安全性行為?(Safe
Sex?)」的一項展品。此展覽主題為19世紀的性交易與性健康,展覽於本週開幕,將展出至今年11月底。
館方策展人Joyce
Zelen表示,在1830年代,也就是這件保險套問世的時期,使用保險套仍遭社會與教會嚴厲批評。所以保險套通常在妓院或理髮店偷偷販售,也有少數高級店家提供訂製服務。
保險套的情色插畫與神話典故,用來彰顯男性魅力
這個保險套可能是當年妓院中的紀念品,上面繪有一位修女與三位神職人員的情色畫像。保險套上還以法文寫有「這是我的選擇」(_C’est
mon choix_)字樣。
館方策展人Joyce
Zelen表示,這幅插圖的構圖是對法國畫家Pierre-Auguste
Renoir名畫《帕里斯的審判》的致敬。希臘神話「帕里斯的審判」描述特洛伊王子帕里斯在三位女神中選出最美者。因為這件保險套上具有藝術價值的圖樣,館方認為擁有者應該是位具有相當教育水準與文化素養的人。
這個保險套可能不只有實用功能,更可能是為了滿足男顧客的虛榮心?保險套上的細緻圖案與神話意涵彰顯了其藝術價值,意味著擁有者的文化品味。此外,圖案所描繪的故事內涵、字樣「這是我的選擇」,更暗示了男性「被女性選中」所代表的性吸引力與魅力。因此,此保險套具有「彰顯男性顧客的地位與魅力」的意義,是當時妓院的宣傳紀念品,具廣告效果。
編譯來源:NBC News(2025.6.4)、The Guardian(2025.6.3)
+ read more
2025.05.27
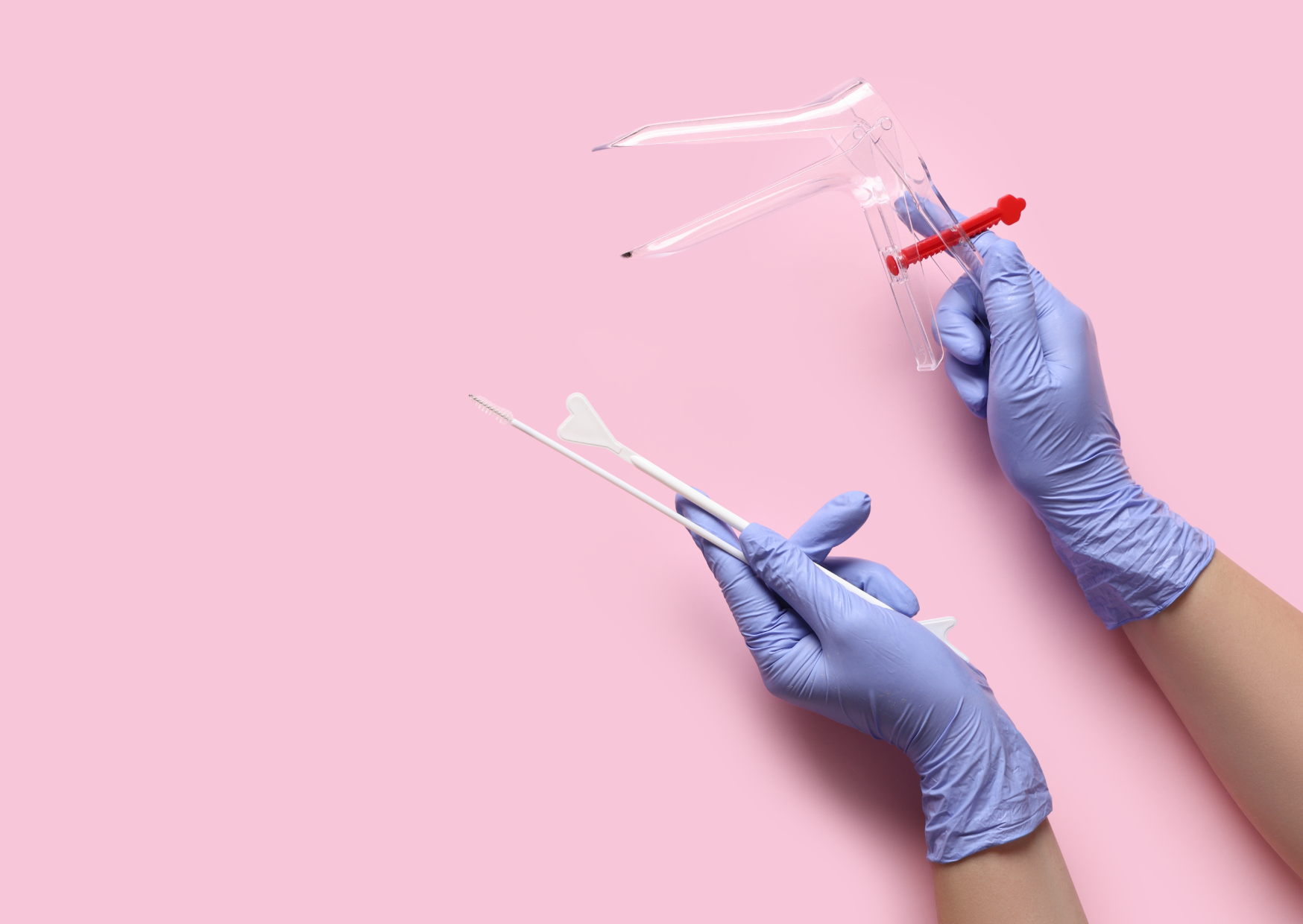
美FDA首度核准「居家子宮頸癌篩檢工具」
美國食品藥物管理局(FDA)近日首度正式核准一項可在家中自我採檢、用於子宮頸癌篩檢的裝置「Teal
Wand」,供25至65歲、一般風險族群女性使用。這是全球首項非臨床環境下進行HPV篩檢工具獲得官方認證,專家認為此一突破將對全球婦女健康策略產生重大影響。
無需鴨嘴內診 在家即可完成採樣
這項工具由美國Teal
Health公司開發,外型為一根海綿頭棒狀採檢器,女性無需接受鴨嘴陰道鏡進行內診,即可在家自行採集陰道細胞樣本,再寄送至認證合格的實驗室進行Roche
cobas HPV DNA檢測。
該檢測系統為目前臨床常用標準,可有效偵測與子宮頸癌高度相關的高風險型人類乳突病毒(HPV),並能辨識第二級以上的子宮頸上皮內病變(CIN2/3)。
美預防醫學工作小組建議 自採HPV檢測納入官方指引
美國預防醫學工作小組亦於去年12月提出建議,預計將「自我採樣的HPV檢測」正式納入美國子宮頸癌篩檢建議指引。此舉代表居家檢測的科學證據已達一定程度,也顯示全球篩檢政策正朝向更具彈性、以使用者為中心的轉型。
加州大學聖地牙哥分校健康中心Jessica
Kingston醫學博士指出,自我採檢或居家採檢趨勢,有助讓更多女性在熟悉、安心的環境中完成檢查,減少對內診的焦慮與醫療系統的接觸障礙。對於曾有創傷經驗、不願就診或位處偏鄉的族群而言,這樣的創新方式尤具潛力。
從「醫療主導」到「女性中心」
擴大接受度是防癌關鍵
台灣目前提供30歲以上女性每三年一次免費子宮頸抹片檢查,根據國健署統計,近年篩檢率約5成。2019年的數據顯示近4成女性超過6年未做抹片檢查,或從未檢查過。
根據國民健康訪問調查,女性未做抹片篩檢的主要原因有「自覺身體健康沒有需要」、「時間不足」與「覺得不好意思」。
若台灣能參考美國經驗,進一步評估「居家HPV自採工具」的可行性,將有助於照顧原本難以觸及的族群,例如偏鄉居民、創傷經驗者與工作忙碌者,並有助縮短健康照護差距。
更重要的是,這樣的設計也挑戰了長期以來以「醫療機構為中心」的照護預設,將篩檢主導權交回女性手中,真正落實以使用者為中心的健康服務。從傳統「請病人到診間」的模式,轉向「讓照護進入生活」,這不只是技術的進步,更是健康平權的制度創新,讓女性能在自在、熟悉、不感羞恥與不受權威干擾的情境下,自主掌握自身健康,是未來防癌政策不可忽視的方向。
臨床試驗 顯示高可行性與接受度
FDA的核准主要根據一項名為SELF-CERV的臨床試驗。研究共納入600多位女性參與者,先由她們自行使用Teal
Wand採樣,之後再由臨床醫師進行傳統內診採樣作為比對,並蒐集使用經驗回饋。結果如下:
* 98%的女性成功採集出有效樣本
* 93%表示裝置使用簡單易懂
* 94%表示若結果準確,會選擇自採取代臨床內診
* 86%表示若能居家檢測,會更願意定期追蹤
結合遠距醫療 打造完整篩檢服務流程
除了硬體採檢裝置外,Teal
Health公司也同步整合遠距醫療服務,提供線上開立篩檢處方、檢查報告說明與後續轉診機制,確保使用者從採檢到後續處理不中斷。
Conageski醫師強調,真正的突破不只在於能不能採檢,更重要的是如何建構一套結構完善的後續照護體系,讓這項創新真正彌平婦女健康照護的落差。
編譯來源:Medpage Today(2025.5.9)、Medpage
Today(2025.12.10)、國民健康署(2019.3.8)
+ read more

2025.05.26
芭比不再是「高跟鞋腳」了!從芭比鞋子的變化看見女性...
2023年的票房大片《芭比》中的一個場景:芭比震驚地發現自己不再需要踮腳走路,而是能夠「平腳行走」了。靈感湧現後,一個研究團隊便展開大規模調查,分析自1959年至2024年6月間推出的2,750個芭比娃娃的腳型演變。
研究發現,芭比標誌性的「高跟鞋腳」(腳尖站立)正逐漸被「平腳」取代。如同許多現代女性一樣,芭比也會依據她的活動選擇鞋子—滑板或當太空人時穿平底鞋,而約會時則選擇高跟鞋。
工作多樣化,芭比不再天天穿高跟鞋!
研究團隊以自製的工具,將芭比的腳部姿勢分類為「腳尖站立」或「平腳」。也探查了娃娃的製造年代、是否具備多元身分(例如是否為身障人士),以及是否有職業設定。
研究結果令人訝異,就像電影中的芭比一樣,芭比娃娃的腳型也從穿高跟鞋的踮腳姿勢轉向穿平底鞋的平腳姿勢,特別是當他有「工作」時。這反映了社會的變化—現代女性會考慮當天的活動來選擇鞋子,而非總是穿高跟鞋。
在1960年代,所有的芭比都是「高跟鞋腳」;而到了2020年代,比例只剩下40%。同時,她的職業藍圖也不斷擴展—從一開始不具備任何職業角色,到現在有33%的芭比代表了現實中的職業角色。她早在人類尚未登陸月球的1965年就成為太空人,也在美國的醫生幾乎都還是男性時就當上外科醫生了。
美國在1980年代後期立法,使女性創業不再需男性的背書,而芭比也反映了這個轉變—她開始穿平底鞋取代高跟鞋,昂首闊步走進男性主導的領域。象徵她踢掉的不只是鞋子,更是對女性的限制。
芭比的腳型改變也與她的多元角色身分有關。例如,當芭比使用義肢時,她會穿平穩的平底鞋。但在使用輪椅時,她也會選擇穿高跟鞋,打破了刻板印象。
芭比鞋子的啟示
芭比的鞋子改變歷程反映了現實社會性別角色的演進及女性自主性的展現。當然,芭比設計讓女孩在職業上有更多元的楷模,但這也是反映了廠商的市場行銷策略,迎合社會的變遷來獲得商業利益。
現在,女性會在需要速度與穩定時選擇平底鞋,她也會在追求「時尚」時選擇高跟鞋。而我們必須做的是,瞭解及破解「時尚」背後資本家利益操弄的黑手,以防失去自主性而陷入無法跟上的焦慮。
編譯來源:TheConversation(2025.5.14)、PLOS ONE(2025.05.14)
+ read more
/20250523.png)
2025.05.23
為什麼流行的注射減肥藥對女性比較有效?
您可能聽過這樣的故事:男人透過減少飲食中的碳水化合物而減掉22公斤,而女人做了同樣的事情,只減掉4.4公斤。研究證實了這個令人沮喪的事實:在減肥方面,飲食和運動對男性的益處往往比女性更大。
這就是為什麼最近的一些研究結果讓一些人感到驚訝和歡迎!
以當前最夯的GLP-1減肥藥(針劑)為例:一項Wegovy(週纖達諾特筆,semaglutide)試驗的長期追蹤中,使用兩年的女性平均減掉了其初始體重的11%,而男性平均減掉了8%;在Zepbound(尚未在台上市,tirzepatide)試驗中,服用該藥的女性體重減輕了28%,而男性體重減輕了19%。
這些試驗結果顯示,對女性的平均效果似乎比對男性更好。但原因是什麼?尚不清楚。而日前一項最新的臨床試驗更佐證了這種性別差異。
此臨床試驗是由Zepbound製造商禮來公司贊助的,首次對用於減肥注射用GLP-1藥物─Wegovy和Zepbound─進行正面比較。試驗結果顯示,Zepbound比Wegovy更有效。而這項研究還有一個有興趣的發現:所有參與者的平均減重都比在其他試驗中使用相同藥物測得的減重少一點。
研究人員表示,這項結果是由男性造成的,因為男性的減重效果比女性低約6%。在先前試驗中男性參與者約有20%至25%,而本次研究中男性參與者約有35%。
解開性別差異之謎
New York University醫學院肥胖專家Dr. Melanie
Jay說,造成這種性別差異的原因可能有很多,涉及生物學和文化的多個方面。
第一,可能與藥物劑量有關:女性的體重往往比男性輕一點,但卻使用相同的劑量,所以效果較好。
第二,可能與女性儲存脂肪的位置有關。女性的皮下的脂肪往往比內臟脂肪多。也許這些藥物對皮下脂肪比內臟脂肪更有效。
第三,女性也面臨更大的「保持苗條」社會壓力,這可能會讓她們更有動力繼續服用藥物。
第四,女性似乎更願意忍受和克服藥物的嚴重副作用,包括經常性的噁心、嘔吐和便秘。
第五,與雌激素有關。雌激素直接與
GLP-1及其他腸道激素相互作用,女性體內的雌激素含量高於男性,發揮更強的效果。
更多的性別差異
根據研究數據的性別分析,女性的體重減輕幅度可能比男性高出50%至90%。但她們似乎也有更多的胃腸道副作用,而男性似乎從藥物中比女性獲得更多的心血管益處。
此外,一些研究顯示女性在服用藥物時比男性更容易患上憂鬱症。
再者,如果雌激素影響藥物的作用強度,這可能會對女性更年期前或更年期後的治療產生影響。因為女性體內的雌激素會隨著年齡的增長而下降。例如,它也可能影響GLP-1藥物對乳癌後接受荷爾蒙阻斷療法的女性的效果。它可能有助於制定對藥物無反應者、服用藥物似乎無法減肥的人以及在達到減肥目標之前停止減肥的人的策略。
研究人員表示,了解這些性別差異的影響很重要,這樣醫師才能為每個人改善這些藥物的使用。對所有患者都很重要。
關於這項影響的最新研究於週日在歐洲肥胖症大會年會上公佈,並發表在《新英格蘭醫學雜誌》上。
編譯來源:CNN Health(2025.05.16)、NEJM(2025.05.11)
+ read more

2025.05.20
全球研究:男性較容易早死 女性承擔更長期病痛
一項最新的全球研究指出,男性因全球前20大健康問題而過早死亡的可能性,明顯高於女性。在這20種主要傷病當中,有13項男性的罹病與死亡風險都高於女性,特別是心血管疾病、COVID-19、交通事故、肺病與肝病等。而女性則在7種疾病的風險較高,包含腰痛、憂鬱症、頭痛、焦慮症、其他肌肉骨骼疾病、失智症和HIV/AIDS。
這份研究運用「2021年全球疾病負擔研究(Global Burden of
Disease Study
2021)」數據,分析全球200多個國家與地區的性別健康差異。研究排除性別專屬疾病,聚焦在男性與女性在健康狀況上的差異,如前列腺癌、卵巢癌等,聚焦於男女皆會罹患的疾病。
女性壽命較長,病痛時間也更久
研究顯示,女性平均壽命雖較長,但一生承擔更多非致命、長期性的健康問題,如下背痛、肌肉骨骼疾病、慢性頭痛與心理健康障礙等。其中,下背痛是女性健康損失的主要原因之一,2021年女性的發病率比男性高出超過三成,尤其在高所得國家與拉丁美洲更為明顯。
女性與男性的不同在於,女性往往從年輕時期就開始面對這些病症,且隨著年齡增加愈趨嚴重。但這類與生活品質密切相關的健康問題,卻經常未受到政策資源與醫療研究的足夠關注。
來自西雅圖華盛頓大學健康指標與評估研究中心(IHME)的研究員Gabriela
Gil表示:「肌肉骨骼與心理健康問題長年困擾女性,但相關議題始終未獲得足夠的公共衛生重視。女性的健康需求,早已超出現行醫療體系對婦產與生殖健康的傳統關注。」
男性較易因慢性病早逝 卻不願就醫
相較之下,男性在COVID-19
的感染與死亡風險上比女性高出45%,尤以撒哈拉以南非洲、拉丁美洲與加勒比海等地區的性別落差最明顯。
心臟病則是第二大影響男性健康的疾病。整體而言,男性因心臟病罹病或死亡的風險比女性高出45%;在中歐、東歐與中亞地區,這一差距甚至高達49%。
另一篇從性別角度討論疾病發展的研究也指出,男性罹患高血壓、糖尿病與HIV/AIDS的機率高於女性,但就醫率與治療遵從度明顯偏低,容易延誤治療,增加病情惡化風險。
研究團隊指出,男性從年輕時期就開始累積健康風險因子,如菸酒使用、危險駕駛與健康意識不足等,但多數國家的公共衛生策略仍未針對這些風險設計性別友善的介入措施。
性別健康差異 應納入政策與預防策略
這項研究進一步強調,COVID-19的流行已明確顯示了性別差異對健康結果的深遠影響,但多數國家的醫療政策與服務設計,仍以「健康中性」為前提,未正視男女在生理、行為與社會角色上的根本差異。
IHME助理教授Luisa
Flor表示:「目前的證據,加上COVID-19的經驗,都清楚提醒我們,性別差異會實質影響健康結果,現在正是採取行動的時機!」
Flor強調,性別不是背景變項,而是健康的關鍵因子之一。各國應從生命早期就介入,設計具性別敏感度的健康促進與疾病預防策略,並將性別觀點納入從篩檢、治療到長期照護的每一個階段。根據不同性別與年齡層的實際需求,打造包容且可近的健康系統,以真正縮短健康差距,提升全民健康品質。
編譯來源:Health Day(2025.5.5)、Health Day(2025.5.5)
+ read more

2025.05.19
系統性回顧研究指出 A型血女性乳癌風險較高
乳癌是全球女性最常見的癌症,辨識風險因子對於及早偵測與預防很是重要。過去已有許多研究探討生活型態與遺傳相關因素對乳癌風險的影響,近日一項系統性回顧研究則進一步檢視了「血型」與乳癌之間的潛在關聯。
這項研究探討了「ABO血型抗原和Rh因子與乳癌的關係」,分析聚焦在A、B與O血型的系統。研究團隊針對29項已發表的研究,進行系統性綜述與統合分析,其中有超過13,000位乳癌患者和717,000位對照者。
綜合全球資料後,研究團隊發現A型血在乳癌患者中最為常見,且其罹患乳癌的風險比O型血高出約18%。相對地,B型、AB型或Rh因子與乳癌的關聯性則無顯著統計差異。
雖然此研究尚無法證明A型血與乳癌間有因果關係,但指出了一個值得深入探討的生物學線索。血型抗原是存在於細胞表面(包括乳腺組織)上的蛋白質,可能透過與免疫系統的交互作用或是影響細胞行為,進一步影響癌細胞的發展與擴散。
研究團隊也指出,地區差異、遺傳多樣性與研究品質可能影響各項研究的個別結果,但整體趨勢仍顯示,A型血可能是一項潛在的乳癌風險指標。這項發現未來有助於完善乳癌篩檢政策,促使A型血女性更早期或更頻繁地接受篩檢。
這項統合分析的資料來自亞洲、歐洲、非洲和美洲進行的研究,是迄今為止此主題最廣泛的回顧。雖然先前的研究結論並不明確,但這項大規模評估為A型血與乳癌風險之間可能的關聯提供了更有力的證據。
研究進一步建議,後續可從遺傳機制、免疫反應與其他分子途徑切入,釐清血型A如何在乳癌形成過程中扮演角色。這些努力將有助於發展更精準、個人化的乳癌預防與治療策略。
編譯來源:EurekAlert(2025.5.14)、Oncotarget(2025.5.9)
+ read more