2020.05.10
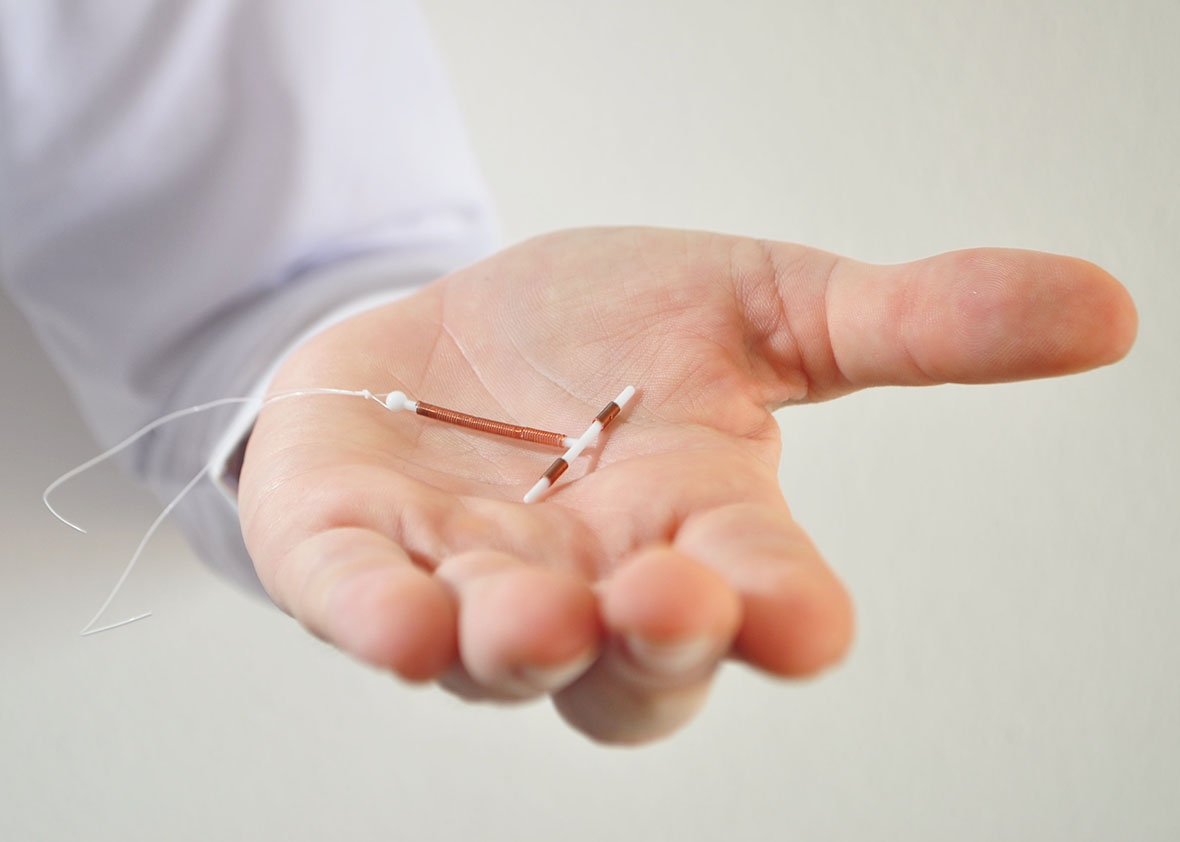
小心月經杯讓子宮內避孕器移位!
最近一項還在進行中的子宮內避孕器效果的臨床試驗指出,使用「月經杯」與較高的子宮內避孕器排出風險有關。
研究作者J.
Long表示,使用月經杯的婦女與未使用的婦女相比,子宮內避孕器移位的風險增加了近3倍。
婦女加入試驗兩年後,月經杯使用者中大約有17%經歷了子宮內避孕器排出,而沒有使用月經杯的婦女則為5%;其中約有三分之一的婦女表示他們的避孕器是在移除月經杯的過程中被移位的。
Long表示,她的團隊對於在試驗中看到的子宮內避孕器宮被排出的比率感到驚訝。當醫事人員給予同時使用月經杯與子宮內避孕器的女性建議時,這個發現可能對他們有新的臨床意義。
目前沒有關於裝有子宮內避孕器情況下使用月經杯的官方指引,但當前的建議是在將月經杯從陰道取出之前先解除其真空狀態,以減少子宮內避孕器移位的可能。
Long說:「這是醫事人員一直在告訴患者要做的事情,但是從我們這裡看到的情況來看,我們不知道這是否真的有效。」。
未參與研究的G.
Aguilar博士表示,對於許多使用子宮內避孕器的人來說,她們之所以會使用是專門為了避孕。最大的風險是,使用子宮內避孕器的女性以為能免於懷孕但實際上可能並非如此,尤其是在她們不知道子宮內避孕器移位的情況下。
這項研究還有一些未知,例如:所用月經杯的類型、與排出率較高有關的子宮內避孕器類型、子宮內避孕器的線頭的長度(可能會跟月經杯勾在一起而引起移位)。
Aguilar博士說:「我認為這是計劃生育領域要考慮的重要部分,因為現在當我們為患者提供諮詢時,我們需要了解更多她們使用哪種生理期用品。」。
研究是如何進行?
Long及其同事進行的這項研究為期3年,探討兩種含銅子宮內避孕器的前瞻性臨床試驗,共有1,092名使用子宮內避孕器之婦女參與。研究者在參與者植入子宮內避孕器後的第一年進行追蹤,分別於植入後的第六周及其後每3個月進行追蹤。
研究進行9個月後,研究人員建議參與者不要同時使用月經杯和子宮內避孕器,但這並沒有影響使用月經杯的人數。
在研究的第一年末期,研究人員發現,使用月經杯的人子宮內避孕器的排出率為14.3%,沒有使用月經杯的人則為4.7%。第二年的比率分別為23.2%和6.5%。
編譯來源:Medpage Today(2020.04.24)
-------------------------
台灣女性/性別健康權益亟需您以實際行動來共同守護!
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們!
持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。
收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。
無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←)
+ read more

2020.05.08
讓媽媽長壽的秘訣:多陪陪她!
我們永遠需要人們瞭解我們、重視我們,並帶給我們快樂。有伴是很重要的。老年人對這些人際關係非常重視。
研究發現,孤獨感是老年人的死亡推手。研究人員追蹤了平均年齡為71歲的1,600人,他們在控制了社會經濟地位和健康狀況影響因子後,發現參與者中的孤獨者死亡率較高。在這項研究的六年內,約有23%的孤獨者去世,而擁有足夠陪伴的參與者中只有14%去世。
Bliesznar補充,老年人比年輕人更能容忍朋友的不完美和特質,因為隨著年齡的增長,人在友情中累積的相處與磨合經驗越多,並且也讓人能夠分辨哪些值得為之奮鬥而哪些不是。
鼓勵人們與老年人建立關係非常重要,而不僅僅是邀請自己的親友進到家裡作客。
我們需要做的是,只要有可能,就與我們的祖母一起度過美好的時光,這不僅對他們有幫助,對我們也有好處,而且這種共生關係是不可否認的。
老年人得到了他們所需的交談和陪伴,我們得到了他們的故事、擁抱、著名的食譜以及無條件的愛。
編譯來源:Fempositive(2020.05.02)
-------------------------
台灣女性/性別健康權益亟需您以實際行動來共同守護!
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們!
持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。
收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。
無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←)
+ read more

2020.05.07
蘇丹終於要取締女性割禮
蘇丹終於將禁止切割女性生殖器官的行為,這項非常重要的舉動,受到多年來一直抗議女性割禮運動人士的歡迎。
《衛報》報導,任何被發現實施女性割禮的人將面臨最高三年的牢獄之災。新法律已於4月22日獲得部長會議的批准,但仍需要由在前獨裁者巴希爾Omar
al-Bashir下臺後成立的主權委員會成員通過。
根據全國兒童福利委員會的代表、長期推動禁止割禮的倡議運動家A.
Azhary表示,預計該法將由主權委員會通過,以表明該國對此一行為的政治立場。
聯合國報告顯示,蘇丹是世界上女性割禮率最高的國家之一,大約87%的蘇丹婦女接受了這種儀式。女孩通常在5至14歲間舉行割禮,專家認為,這種做法需要很長時間才能完全根除,因為它在蘇丹文化中根深蒂固。
聯合國兒童基金會駐蘇丹聯合國兒童機構的宣傳官員F.
Naib表示,還有很多工作要做。然而,這是從非洲國家完全根除女性割禮的非常好的開端。
幾年前,蘇丹的某些州禁止女性割禮行為,但在巴希爾的掌權下,全國禁止女性割禮的努力失敗了。
一位主要的反女性割禮的倡議者阿理Nimco
Ali表示:「蘇丹婦女一直在領導反對女性割禮的戰爭。蘇丹婦女一直想結束這種儀式,看到新政府終於將其取締,真是太棒了。21世紀,女性割禮再沒有立足之地。」。
編譯來源:Fempositive(2020.05.02)
-------------------------
台灣女性/性別健康權益亟需您以實際行動來共同守護!
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們!
持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。
收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。
無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←)
+ read more

2020.04.30
第一個發現冠狀病毒的人是女性—June Almeida!
時值冠狀病毒全球大流行,讓我們回顧歷史來緬懷發現第一個冠狀病毒的女性—June
Almeida博士。
如今我們之所以能夠迎戰歷史上最嚴重的公共衛生危機─武漢肺炎(COVID-19),要歸功於Almeida博士的研究和獨創性。而這個發現永遠地改變了人類看待健康和醫學的方式。
武漢肺炎是一種新疾病,它是由冠狀病毒引起的。不過,這種新型冠狀病毒並不是Almeida博士最初發現的那種。1964年她於倫敦聖托馬斯醫院的實驗室裡發現最初的冠狀病毒,那時距離此次疫情爆發已有數十年。
Almeida博士是一位蘇格蘭公車司機的女兒,她在16歲時不得已輟學。但是即使她接受的正規教育很少,她仍然努力成為一名傑出的病毒學家。她的第一份工作是擔任格拉斯哥皇家醫院組織病理學的實驗室技術員。
為了追求自己的興趣和事業發展,她很快移居倫敦,並結識了委內瑞拉藝術家Enriques
Almeida。他們於1954年結婚,幾年後有了一個女兒。他們搬到了加拿大多倫多,她在那裡能夠使用安大略省癌症研究所的電子顯微鏡來發揮「她的傑出技能」。她設計了一種方法可以更清楚地看到病毒,英國的專家很快地意識到了她的才華,並設法把她誘回英國,邀請她在倫敦的聖托馬斯醫院醫學院工作。
冠狀病毒看起來像是失焦的流感病毒?
她與正在研究普通感冒的研究員D.
Tryyell博士合作。Tryyell博士和他的團隊已經能夠培養出幾種常見的感冒病毒,但是他們發現有些病毒在常規細胞培養中很難繁殖。研究人員徵得Almeida博士的幫助,而當她研究了Tyrrell博士寄給她的病毒粒樣本,她就辨識出該病毒「像流感病毒,但並不完全一樣」。結果是,她發現了第一個人類冠狀病毒。她撰寫論文並投稿於同行評審的期刊,但被拒絕了,原因是,審查人員表示她提供的圖像只是拍得很糟的流感病毒粒的照片而已。
1965年,來自該病毒株的新發現終於發表在《英國醫學雜誌》上。兩年後,Almeida記錄的病毒粒照片被刊登在《普通病毒學期刊》上。冠狀病毒是由Almeida、Tyrrell以及聖托馬斯大學負責人T.
Waterson教授共同命名的,由來是病毒圖像看起來像「王冠圍繞著病毒」。
Almeida博士獲得了倫敦皇家研究生醫學院博士學位,並退休於惠康研究所(Wellcome
Institute)。她於2007年去世,享年77歲。如今,Almeida博士終於獲得了應有的讚譽。
編譯來源:Fempositive(2020.04.27)
-------------------------
台灣女性/性別健康權益亟需您以實際行動來共同守護!
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們!
持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。
收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。
無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←)
+ read more
2020.03.27
子宮頸關乎女性的快感
《女性的性反應》──即一般所認知的《金賽報告》在1953年引起一陣國際間旋風,改革了社會對性的想法。
書中一個有關子宮頸的特別陳述被錯誤解釋,導致今天仍持續著錯誤觀念。《金賽報告》第584頁:「所有的臨床和實驗資料顯示,子宮頸表面是女性生殖結構中最不敏感的部位。」
神經科學和性醫學的專家們相信金賽的陳述,有錯誤的結論,以為子宮頸完全沒有感官神經,部分切除或整個拿掉也無所謂。
更進一步檢視資料
金賽的調查員報告,以玻璃、金屬或棉花的探測器輕觸子宮頸,878位婦女中只有5%可以感覺到。這個資料就是金賽所宣稱「子宮頸不敏感」的基礎。
然而當調查員在相同的婦女,使用比探測器大些的物品,以明顯的壓力刺激子宮頸時,878位婦女中有84%可以感覺到。但金賽的結論很顯然無視這個明顯的發現。
有感覺的子宮頸
有廣泛的多樣資料清楚地呈現,婦女可以感覺到子宮頸的刺激。婦女通常提到,在接受子宮頸抹片檢查時,可以感覺到細胞組織從子宮頸表面被刮下來。
許多婦女裝置子宮內避孕器,插入時,子宮頸擴張也有痛感。
功能性核磁共振成像的一個研究,婦女刺激其子宮頸,大腦部分的反應和刺激其陰蒂或陰道相同,而且她們可以清楚地感覺到每個區域。子宮頸在高潮時的角色,在流行媒體有所描述,有些婦女指出刺激子宮頸所引起的高潮,其質感和刺激陰蒂或陰道的高潮有所不同。
手術和子宮頸
研究專家也知道子宮頸是有感覺的,基於手術對它的影響。為了治療明顯的婦科問題所採取的措施,雖是好意,但是會傷害子宮頸的神經。
根據一個研究,在子宮切除術中保留子宮頸,和切除掉子宮頸相比較,婦女明顯更能繼續享有高潮。
另一綜合22個子宮切除術研究的評論,則認為兩種方法對性反應的影響並沒有明顯差異。雖然大部分的婦女指出子宮切除術解決了原本的問題,性反應也改善了,但在這22個研究中,幾乎每一個婦女都提到她們的生殖部位的感官減少了。文獻上的差異,可能是因為不同的婦女對刺激的來源各有所好。
有些婦女經歷切除子宮頸病變的手術後,有性的副作用。有些婦女描述身體上包括陰蒂和陰道高潮和性欲感覺喪失的苦惱。因為這個手術燒掉了部分的子宮頸,可能也破壞了正常傳達生殖感官到腦部的神經通道。
另一個普通的手術為了治療壓力性尿失禁,外科醫師在陰道和尿道之間插入一個網紗「尿道中途吊索」,稍稍彎曲尿道,對尿液的流出加上阻力。這個吊索可能傷害傳導陰道和子宮頸感覺的神經。有些婦女在手術後,高潮的滿意度減少。
和醫師討論
醫師應該知道三對神經-骨盆、腹下和迷走-傳達由子宮頸到腦部的感覺。其中任何一個神經受損,嚴重影響性的快感。如果手術是必要的,醫師必需嘗試避免重要的神經通道,以減少知覺上的傷害。
病人和醫師通常不願意討論敏感的議題,譬如有關性快感的可能副作用。但最低限度,醫師要告知病人治療過程所可能產生的不良後果。
編譯來源:The Conversation (2020.03.20)
-------------------------
台灣女性/性別健康權益亟需您以實際行動來共同守護!
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們!
持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。
收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。
無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←)
+ read more

2020.02.06
陰道有分泌物是正常現象嗎?
頻繁的陰道分泌通常是正常的現象。它是陰道和子宮頸內的腺體製造出來的液體,例行公事地冲掉死亡的細胞和細菌,以保持陰道的清潔、潤滑,且無感染。
這些分泌有顏色、氣味和數量的不同,根據月事週期、哺乳、排卵或性興奮而定。甚至藥物,如抗生素或類固醇,灌洗或使用某些肥皂,泡沫浴也會改變分泌物的本質。
分泌物有以下的狀況時,則需要諮詢醫療專業:
1)顏色不正常(正常的顏色,由清澈到白且黏)
2)氣味改變
3)分泌物的黏稠度和平常不同
4)特別是陰道會癢、紅腫,流血污斑或灼熱
這些症狀可能是性傳播感染,如未治療,可能會散播到子宮、卵巢和輸卵管,而且會傳染給配偶。
和陰道分泌物相關的,最普通的兩種性傳播感染,淋病和披衣菌,也可能是細菌性陰道炎、子宮頸炎、骨盆腔發炎、念珠菌感染,或者是忘了取出的衞生棉條。有時候,雖然不常發生,陰道分泌物可能是癌症的跡象。
生育年齡的婦女最常見的陰道感染之一是細菌性陰道炎,乳白色分泌物,有強烈魚腥味。相反地,念珠菌感染的分泌物則無味,白色且濃稠。
不論有否分泌物,維持陰道健康的方法如下:
1)如厠後,衛生紙由前方往後方擦拭
2)穿棉製的內褲
3)避免公共熱水浴池,灌洗陰道、女性清潔噴劑、彩色或香水衛生紙及除臭衛生棉
不管任何原因,陰道分泌物以及潛在的問題都可以治療。若有不正常的分泌時,必須經由醫療人員確診後進行適當的療法,不可自我診斷導致誤診。
編譯來源:Healthy Women (2020.01.22)
-------------------------
台灣女性/性別健康權益亟需您以實際行動來共同守護!
竭誠歡迎認同《台灣女人健康網》理念的朋友捐款支持我們!
持續提供更優質的內容是網站不斷努力的方向,而我們需要更多資源才能走更長遠的路。
收到的每一筆捐款,都將挹注在網站經營、服務方案以及對政府的監督。
無論捐款金額多寡都是支持我們的重要力量!感謝您!(→捐款資訊連結←)
+ read more