2025.01.14
我們不要稱之為癌症
風險最低的攝護腺癌不會危及生命。我們該叫它別的名字嗎?
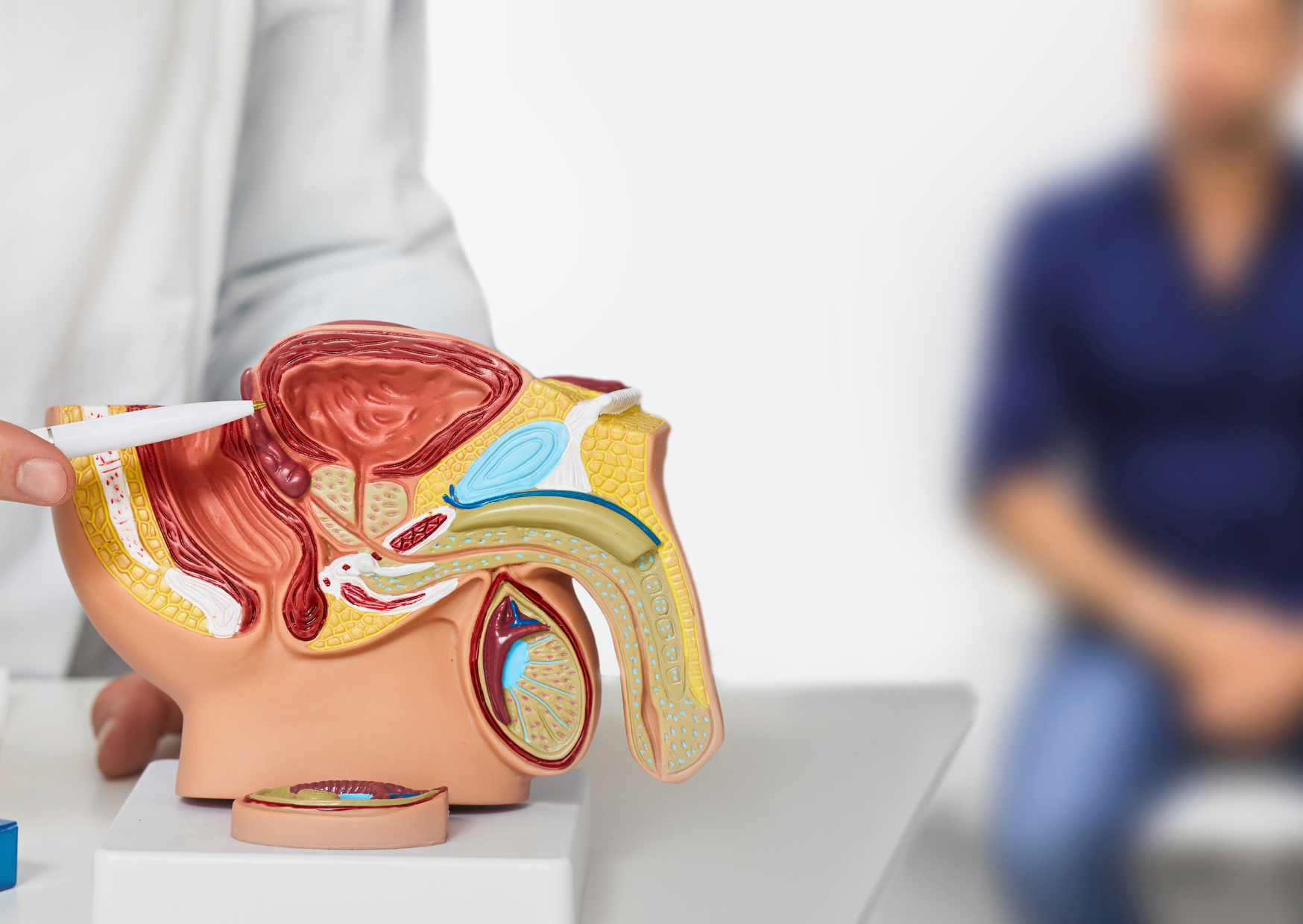
大約六分之一的男性在一生中的某個時刻會被診斷出患有攝護腺癌。攝護腺癌根據其擴散程度以及顯微鏡下的侵襲性進行分類。它隨著年齡的增長而頻繁發生,大多數新診斷的男性患有第一級(GG1)攝護腺癌。這種癌症不會轉移到身體其他部位,不需要立即治療,可能會持續數年而不會造成重大傷害。
那麼,我們是否應該稱之為癌症?許多專家說「不」。
University of California,舊金山分校泌尿外科系主任Dr.
Matthew
Cooperberg表示,如果醫生不再提及低程度的變化是癌症,男性就不會遭受那麼多焦慮,也不會那麼傾向尋求不必要的治療。
治療差異
GG1癌症通常透過PSA篩檢發現。篩檢的目標是在仍可治癒的情況下發現更具侵襲性的攝護腺癌,但這些努力經常偶然發現GG1癌症。專家多認為,GG1疾病應透過主動監測進行管理。按照這種標準做法,醫生透過定期PSA檢查、切片和影像學監測疾病,只有在疾病出現進展跡象時才進行治療。
但即使醫療團體主張促進積極監測,美國仍有40%的低風險攝護腺癌男性接受了立即治療。Dr.
Cooperberg表示,部分原因是「癌症」這個詞有如此強烈的情緒影響。它作為一種能夠傳播和致命的東西而引起人們的共鳴。
他說。「無論我們如何努力傳達GG1癌症不是一個緊迫問題的信息,『C』字診斷都會帶來很多焦慮。」
其後果是普遍存在過度治療,每年有數以萬計的男性不必要地遭受手術或放射治療帶來的副作用。Dr.
Cooperberg說,癌症診斷還會帶來其他有害後果:研究表明,這會對人際關係和就業以及「某人獲得人壽保險的能力」產生負面影響。它會影響健康保險費率。
關於更名的爭論
專家提出,GG1癌症可以稱為腺泡腫瘤,這是組織中異常但非致命的生長。懷疑論者擔心,如果患者不被告知自己罹患癌症,他們可能不會堅持主動監測。但男性是否應該因害怕而遵守適當的監控?Cooperberg博士認為,純GG1患者不應該承受對他們造成傷害的可能性為零的癌症診斷。
編譯來源:Harvard Health Publishing(2025.01.09)
+ read more

2024.10.11
子宮內膜癌警訊:別輕忽陰道不正常出血
台北市議員許家蓓今(2024)年5月確診子宮內膜癌,積極接受治療,仍不敵病魔於9月病逝,享年48歲,令人不捨。
子宮內膜癌是一種影響子宮內膜的癌症,屬於子宮體癌的一種,約佔95%,是女性生殖系統中最常見的癌症之一。通常在停經後的女性中發病,但也有年輕女性可能受到影響。
根據台灣癌症統計資料顯示,子宮頸癌因抹片篩檢推廣略有成效,發生人數逐年下降,反觀子宮內膜癌發生人數持續攀升,近十年從1936人成長至3181人,上升了64.3%。
子宮內膜癌常見症狀
衛福部提醒,子宮內膜癌常見症狀包括:停經後出血、經期不規則、經血變多等異常出血、持續性陰道出血或紅色分泌物,貧血、倦怠,下腹疼痛等症狀,除了服用相關含荷爾蒙成分藥品或保健品外,也應警覺可能是宮內膜癌徵兆。惟目前國際間尚無有效之篩檢工具,因此若婦女出現上述症狀,應儘速就醫,並遵循醫師指示及早診治,阻斷疾病進展。
然而,究竟要如何發現身體的警訊呢?
偵察子宮內膜癌:321口訣
日前馬偕兒童醫院副院長黃閔照醫師於訪談中提出321口訣提醒女性朋友,如月經有:3–不到3個禮拜就來;2–2個月沒來;1–月經來潮超過1星期,就是月經異常的警訊,千萬不要輕忽,更別因害怕內診而延誤治療,務必盡速就醫。
台灣女人連線提醒,子宮內膜癌是一種可治療的癌症,早期發現和治療是提高存活率的關鍵。女性應對自己的健康保持警覺,定期進行健康檢查,及早識別任何不正常的徵兆。如果您有任何疑問或擔憂,請及時就醫。健康的生活方式和定期檢查將有助於降低患病風險,維護您的健康。
相關國際新訊:
* 過重是子宮內膜癌明確的風險 (2022.05.02)
* 直髮劑易罹子宮體癌 (2022.10.23)
+ read more

2024.08.14
紋身可能增加惡性淋巴瘤的風險
你在刺青之前思考過它的健康風險嗎?
一項於2024年7月初發表在《應用與環境微生物學》上的研究,測試了美國常用的75種紋身和永久化妝墨水樣本,發現其中26種被引起感染的細菌污染。
這些細菌包括金黃色葡萄球菌(Staphylococcus
epidermidis),這種細菌會引起嚴重的健康併發症;還有痤瘡丙酸桿菌(Cutibacterium
acnes),這種細菌會引起痤瘡。
更令人擔憂的是,2024年5月的另一項發表在_《eClinicalMedicine_》期刊的研究發現,任何大小的紋身都與21%的淋巴瘤(血癌的一種)風險增加有關,而風險似乎並沒有因為紋身的大小而升高或降低。
淋巴系統是免疫系統的一部分。該系統包括脾臟、胸腺、扁桃體、骨髓以及位於腹部、腹股溝、骨盆及胸部、腋下和頸部不同部位的淋巴管和淋巴結的連接網絡。
然而,這類研究無法證明因果關係,它只能顯示關聯。或許紋身的人可能還有其他共同的因素導致這個結果,如:飲食、壓力或其他的東西?
紋身前請停看聽
儘管如此,紋身過程可能會導致淋巴瘤,這似乎是合理的。畢竟,當你把愛人的照片永久紋在你的手臂上時,你可能並沒有完全意識到注入你體內的液體。紋身墨水可能含有各種致癌和潛在致癌物質,如初級芳香胺(PAAs)、多環芳香烴(PAHs)和不同的金屬,如砷、鉻、鈷、鉛和鎳。是的,當你把Justin
Bieber的臉紋在你的屁股上時,你得到的可能不僅僅是小賈斯汀狂熱。
此外,將紋身墨水注射到您體內可以引起您的免疫系統反應,從而將墨水從注射的地方帶到最終安息地。這意味著您的淋巴系統正在參與其中。事實上,研究發現紋身墨水在紋身很久之後還是可以在你的淋巴結中找到。
現在,尚不清楚有多少紋身的人可能會繼續患上淋巴瘤。這不是超級常見的癌症。美國癌症協會估計,男性一生中罹患非何杰金氏淋巴瘤的機率約為四十二分之一,而女性的機率則低一些,大約五十二分之一。
然而,刺青變得更加普遍。隨著紋身變得越來越普遍,有必要評估這種做法目前可能涉及哪些風險。許多紋身店並不主張品質控制。因此,主動提出一些重要的問題會有所幫助,例如紋身過程會增加風險還是降低風險,以及是否有可能不含致癌物質的替代類型墨水?
同時,請記住你對身體所做的任何事情都可能產生長期影響。
研究怎麼做
在這項於2021年進行的研究中,來自瑞典隆德大學的三名研究人員首先使用瑞典國家癌症登記冊來查找2007年至2017年間所有20至60歲於某個時間被診斷患有惡性淋巴瘤的患者。然後,對於每個淋巴瘤病例,研究人員使用總人口登記冊找到三個隨機選擇的年齡和性別相匹配的對照。初步研究人口總數為11,905人。
接下來,研究人員向每個人發送了一份問卷,詢問了一系列與紋身相關的問題,例如這個人是否有紋身、紋身的時間以及紋身有多大。
結果顯示,與對照組相比,有紋身的病例比例更高(21%比18%)。那些有紋身者患淋巴瘤的可能性是沒有紋身者的1.21倍(亦即高出21%)。風險增加最大的是瀰漫性大型B細胞淋巴瘤(可能性高30%)和濾泡性淋巴瘤(可能性高29%)。
在紋身後的頭兩年內,患淋巴瘤的風險最高(比沒有紋身的人高81%),接下來的3至10年下降,然後在11年後再次上升(比沒有紋身的人高19%)。
然而,這類研究無法證明因果關係,它只能顯示關聯。雖然知道無論紋身的大小如何,紋身都與淋巴瘤的較高風險有關,這讓人更想了解那些碰巧紋身的人可能還有什麼不同。他們是否有不同的飲食、不同的暴露、不同的壓力或不同的東西?
另外,一項研究甚至不足以證實一種關聯。需要更多的流行病學研究來確定刺青是否確實與淋巴瘤和其他健康問題有關。其他類型的研究,例如實驗室和臨床研究,可以幫助表明因果關係是否確實存在。
編譯來源:Forbes(2024.06.06)、eClinicalMedicine(2024.05.21)
+ read more
2024.01.26
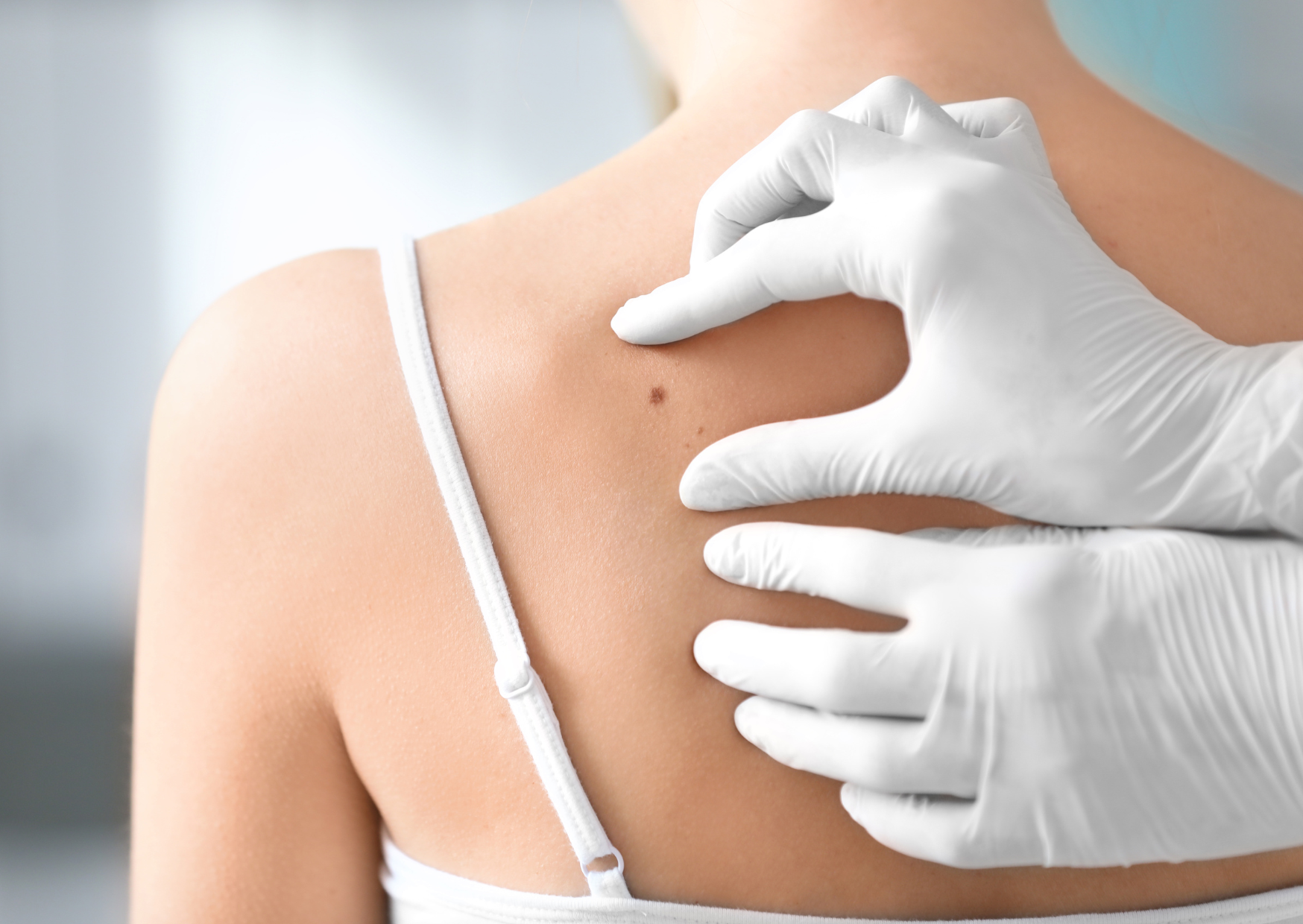
你身上的痣是良性的?還是惡性?
安德魯王子64歲的前妻約克郡女公爵 Sara Ferguson
在她乳癌手術幾個月後,在重建手術同時也割除幾個痣。其中一個被診斷是惡性黑色素瘤。
惡性黑色素瘤是英國第五個最普遍的癌症,她呼籲粉絲們要勤加檢視他們的痣。
每年大約有
16,000個英國人診斷出黑色素瘤。通常是由於暴露在太陽和人造日曬床的紫外線。
黑色素瘤可能是一個新的痣,也可以是在一個本來就有的痣。
診斷痣是否惡性的ABCDE:
A (ASYMMETRICAL) - 不對稱
正常的痣通常呈圓形、邊緣平滑。黑色素瘤的早期症狀是不均衡或不規則的形狀。根據國家衛生部,通常有兩個不同形狀的半邊,和不平衡的邊緣。
如果有一個痣特別突出,和其他的痣不同,建議要諮詢醫師。
B (BORDER) - 邊界不規則
英國癌症研究中心machmillan指出一般的痣通常有一個清楚平滑的邊界,而黑色素瘤比較可能有不規則、模糊或參差不齊的邊界,可以出現在身體的任何部位。黑色素瘤在男人最常見的地方是背部,而女人則是在腿部。
C (COLOUR) - 顏色不單一
Macmillan 說有不同色調和顏色的痣可能是黑色素瘤。
正常的痣通常只有棕色的色調。黑色素瘤有不同色調,混合了棕色、黑色到紅色、粉紅、白色,甚至是淡藍。
淺色皮膚或淺色頭髮的一些人,她們的黑色素瘤是紅和粉紅色,非棕色,稱非黑色素瘤,和其他黑色素瘤相比,較稀有。
D (DIAMETER) - 範圍大
痣一般的尺寸只有鉛筆尾端大小,或更小。如果你看到一個痣寛大於
6 毫米,可能是黑色素瘤。
Macmillan說有許多痣的人,包括超過
5毫米,有可能已經經年累月都不變。建議有許多或更大痣的人,如果過去的痣已經產生變化,讓皮膚科醫師檢查是很重要的。
E (EVOLVING) - 正在演變
大部分無害的痣,長期保持原狀,但黑色素瘤通常變得更大,形狀甚至顏色都變了。
Macmillan說,形狀改變包括皮膚突起或成拱頂狀。如果痣維持平的,但變得更寛廣。
不只是尺寸和形狀需要注意,黑色素瘤也可能腫大且疼痛。國家衛生部也警告可能變癢或刺痛、流血,有硬皮的表面。
英國癌症研究指出有些黑色素瘤由已經存在的痣出來,且生長在之前正常的皮膚上。
最需要注意的是如果「正常的痣」變得癢、腫大或開始變得刺激。
早些發現黑色素瘤,比較容易治療。如果有這些皮膚的改變,盡快諮詢醫師。
編譯來源: Daily Mail (2024.01.22)
+ read more

2023.10.20
母乳哺育與大腸癌有關?
有一些新證據指出,周產期和早期生活暴露與結直腸癌(CRC)發生的重要性。然而,目前尚不清楚嬰兒期母乳餵養是否與早期成年的結直腸癌風險有關。
最近一項調查年輕人罹患大腸癌人數激增的研究發現,曾被母乳餵養的女性似乎面臨更高的風險。
美國哈佛大學和華盛頓大學醫學院的研究人員發現,嬰兒時期曾被母乳哺育的人,55歲前確診大腸癌的機率增加40%。研究也發現,喝母乳的時間越長,罹患早發性大腸癌的可能性越大。
與未被哺餵母乳的女性相比,被母乳哺育時間少於或等於3個月的女性,大腸癌風險高出14%。母乳哺育4到8個月的女性風險增加17%;母乳哺育9個月或以上的人的風險增加36%。
尤其令人擔憂的是,女性在55歲之前罹患高風險大腸癌的風險增加了約40%。
研究也發現曾喝母乳與50歲之前罹患腺瘤的風險增加之間也存在顯著關聯。
腺瘤是結腸內壁的一種非癌性腫瘤。雖然它們本身是良性的,但通常被認為是癌前病變,可能轉變為惡性腫瘤。
可能的原因是什麼?
研究作者之一、哈佛大學腫瘤學家Kimmie
Ng博士表示,雖然研究小組仍在瞭解這種關聯,但她認為「西方化的生活方式」是罪魁禍首。
現代飲食內容一直與多種癌症有關,垃圾食物中的有害物質可能會透過母乳傳給下一代。
然而,Kimmie
Ng博士強調「這只是一種關聯」,並提醒女性不要因此停止餵養母乳餵養,母乳對嬰兒的健康有許多的好處。
大腸癌的發生率節節上升
研究人員對母乳哺育與大腸癌之間的關聯很感興趣。因為在美國,大腸癌病例增加之前,發生率一直在下降。同樣,從20世紀初到1960年代,母乳哺育率也有所下降。然而,母乳哺育率在1990年代開始上升,這與大腸癌病例增加的趨勢一致。Kimmie
Ng博士指出,1990年出生的人罹患大腸癌風險是1950年出生的人的4倍。
全球大腸癌發生率呈上升趨勢,並且在年輕人中盛行,研究指出,2010年至2030年間,20至34歲人群大腸癌發生率將增加90%、直腸癌發生率將飆升124%。
在台灣,大腸癌的發生和死亡人數,亦呈現快速增加的趨勢。根據癌症登記統計顯示,1995年大腸癌發生人數為4,217人,2019年發生人數已超過17,000人。而標準化死亡率從1995年的每10萬人口13.3人,增至2020年的每10萬人口14.6人,上升9.8%。
一般認為大腸癌與飲食習慣息息相關,若研究可追溯至生命階段早期的飲食或母親健康,將可提供更多元的分析視角。
研究怎麼做?
為了瞭解大腸癌的增加與環境變化是否有關,研究人員分析了近16萬名27至93歲女性的數據。研究團隊亦透過食物頻率問卷,調查這些女性的飲食內容。
為了排除可能導致大腸癌的其他因素,研究人員對4萬人進行訪談,蒐集了詳細的健康資訊,包括懷孕期間是否抽菸、飲酒,以及疾病、體重和身高等。
考慮所有變數後,母乳哺育仍與大腸癌有最大的關聯。
編譯來源:The Harvard Gazette(2023.10.13)、Daily
Mail(2023.10.16)、Clinical Gastroenterology and
Hepatology(2023.09.05)
+ read more

2023.09.08
研究:母乳哺育與成人患結腸直腸癌的風險有關
自1990年代初以來,年輕人的結腸直腸癌(CRC)發病率一直在上升。在結腸直腸癌的研究裡,越來越多的證據指出這可能和患者在周產期和早期生活暴露有關。而嬰兒期的母乳哺育與成年期的結腸直腸癌風險是否有關,目前尚不清楚。
丹娜法伯癌症研究所的研究人員調查了嬰兒時期母乳哺育與以後患結腸直腸癌之間的潛在關聯。該團隊評估了護士健康研究和護士健康研究II收集的158,696名27-93歲女性數據。
研究發現,嬰兒時期接受母乳哺育會導致日後罹患結腸直腸癌的風險增加23%。在一組出生於1947年至1964年間年輕女護士的分析顯示,母乳哺育與50歲之前患高風險結直腸腺瘤,以及55歲之前患結腸直腸癌的風險增加有關。這需要進一步的研究來了解潛在的機制。
影響
然而,這些發現不應阻礙母乳哺育,因為母乳哺育為母親和嬰兒提供了許多好處。相反地,這項研究強調需要更多的研究來瞭解母乳哺育與結腸直腸癌風險之間關聯的生理機制,包括微生物組或其他途徑的作用以及潛在降低風險干預措施的制定。
該論文發表在《臨床胃腸病學和肝病學》
編譯來源:EurekAlert!(2023.09.06)、AGA(2023.05)
+ read more