/20250203.png)
2025.02.03
避孕藥能降低卵巢癌的風險?
一顆小小的藥丸,卻肩負著重大的責任。儘管避孕藥的主要作用是預防懷孕,但南澳大利亞大學的最新研究顯示,口服避孕藥可能還能幫助降低卵巢癌的風險。
研究人員透過人工智慧篩檢卵巢癌的危險因子,發現曾經使用過避孕藥的女性,罹患卵巢癌的風險降低了26%;而在45歲以後仍使用避孕藥的女性,卵巢癌的風險降低了43%。
這項研究還辨別出了一些與卵巢癌風險相關的生物標誌物,其中包括紅血球的某些特徵以及血液中特定的肝酵素。此外,體重較輕或身高較矮都可能和罹患卵巢癌風險較低有關。研究人員還發現,與未生育的女性相比,生育兩個以上孩子的女性,罹患卵巢癌的風險降低了39%。
在2月4日世界癌症日(World Cancer
Day)前夕,這些研究結果可能有助於推動卵巢癌的早期診斷。
卵巢癌在台灣的現況
在台灣,卵巢癌是女性第七大癌症。2022年,台灣共有1859位女性罹患卵巢癌,有765人因卵巢癌過世,死亡率較前一年上升10.5%。此外,與其他癌症相比,卵巢癌的死亡年齡偏低。卵巢癌死亡年齡中位數僅62歲。
卵巢癌晚期存活率低,減少排卵能預防卵巢癌?
南澳大利亞大學研究員Amanda
Lumsden博士表示,卵巢癌通常在晚期才被診斷出,大約70%的病例是在癌症已經顯著惡化時才確診。晚期診斷導致五年存活率低於30%;相比之下,早期發現的卵巢癌五年存活率超過90%。透過預防和早期檢測來提高存活率,這正是辨別風險因素如此重要的原因。在這項研究中,我們發現曾使用口服避孕藥的女性,其罹患卵巢癌的風險較低。而那些最後一次使用避孕藥的時間在40歲中期的女性,風險又降低更多。
這也指出了一個問題—是否能以減少排卵次數的方式,作為預防卵巢癌的一種潛在策略?
研究項目負責人Elina
Hyppönen教授表示,透過使用避孕藥來減少排卵次數,或是降低有害的脂肪堆積,我們可能能夠降低卵巢癌的風險。但仍需要更多研究來確定最佳的辨別與預防方法。
人工智慧協助在早期辨別卵巢癌的風險因子
這項研究由醫學研究未來基金(MRFF)資助,並使用人工智慧分析英國生物銀行(UK
Biobank)中221,732名女性(37至73歲)的數據。
南澳大利亞大學機器學習專家Iqbal
Madakkatel博士表示,該研究顯示了人工智慧可以幫助辨別原本可能被忽略的風險因素。
Madakkatel博士說道:「我們納入了近3000種與健康、藥物使用、飲食與生活方式、身體測量、代謝及荷爾蒙相關的數據。有趣的是,這些數據顯示,平均在診斷前12.6年測量,能夠預測卵巢癌風險。這意味著有可能開發出篩檢測試,在極早期辨別出高風險的女性。」
編譯來源:EurekAlert(2025.2.2)、International Journal of Gynecol
Cancer(2025.1.6)
+ read more
2024.07.23
子宮內膜異位症增加卵巢癌風險
患有子宮內膜異位症的女性可能容易遭受另一種健康危險。新研究顯示,她們患卵巢癌的可能性是沒有患有子宮內膜異位症的女性的四倍。
科學家已知子宮內膜異位症可能和卵巢癌風險增加有關連,但此研究詳地指出風險會隨著子宮內膜異位症的亞型而不同。
患有嚴重子宮內膜異位症、卵巢子宮內膜異位症或兩者兼有的女性患卵巢癌的總體風險「顯著增加」,相對於沒有子宮內膜異位症的女性高出約9.7倍。
患有深部浸潤性子宮內膜異位症、卵巢子宮內膜異位症或兩者兼有的女性患第
I
型卵巢癌的風險似乎高出近19倍,而它的生長速度往往比沒有子宮內膜異位症的卵巢癌慢。(深度浸潤的子宮內膜異位症存在於組織或器官深處,卵巢子宮內膜異位症有時稱為「巧克力囊腫」,是在卵巢中形成的囊腫。)
相關聯的原因?
這個新研究顯示子宮內膜異位症和卵巢癌相關,但不是原因。驅使相關性的確切因素仍未明白。
紐約大學長Langone 醫院 Perlmutter
癌症中心的婦科癌症科醫師 Deanna Gerber
說:「子宮內膜異位症是一個還未能完全了解的診斷,使得和卵巢癌的相關性也難以完全理解。可能有基因驅動的相關性,子宮內膜異位症常見的發炎,也會增加卵巢癌的風險,或者荷爾蒙的因素也可能在驅動這種關聯。」
根據 Cedar Sinai
的Rimel,「有幾個機制的建議,但沒有一個完全被證實。有些基因突變如
ARID1A
相關於子宮內膜異位症和子宮內膜癌,也許連結了兩者。另外一個可能的機制,可能是子宮內膜異位症的形式和形成的過程中傷害了組織,從而創造一個更容易患癌症的環境—這需要更多的研究。」
風險仍較低
專家說,但是子宮內膜異位症的人不應對新的研究發現而感到驚慌,因為卵巢癌本身仍然罕見。在台灣,患者應該記得:一般人群卵巢癌風險非常低,少於0.1%,這比乳腺癌等常見癌症要低得多。即使卵巢癌風險增加四倍,婦女仍維持著一個非常低的風險。」
「目前我們不建議對臨床護理或政策進行任何改變。預防卵巢癌最好的方式仍是建議要運動,不要抽煙、限制飲酒。」
除了年齡以外,有卵巢癌、乳癌或大腸癌的家族史更是卵巢癌的重要風險因素。
根據台灣2021年癌症登記資料分析結果,「卵巢癌」女性十大癌症死亡率第七位,死亡人數年增率更高達9.9%,為十大癌症之最!其發生率為1萬人1人。
Cedar Sinai
癌症臨床實驗辦公室的主任,婦科癌症專科醫師 BJ
Rimel
指出,整體來說,子宮內膜異位症的人應該覺知卵巢癌的警訊,包括脹氣、腹痛和腸道或膀胱功能的改變。「如果一個人有子宮內膜異位症,而醫師推薦以口服避孕藥做為治療或只是普通的避孕方法,我一定會考慮服用。口服避孕藥可降低卵巢癌風險
50% ,是很棒的消息。」
研究人員發現令人震驚的增加
新的研究,美國研究團隊分析近50萬位猶他州婦女年齡18-55的數據。數據來自於Huntsman癌症機構的「猶他州人口數據庫」。研究人員仔細檢視在她們的電子健康記錄上,有多少婦女被指認有子宮內膜異位症,基於「猶他州癌症登記處」,有多少婦女在1992-2019年間發展成卵巢癌。
研究人員發現所有卵巢癌類型的風險,有子宮內膜異位症的婦女,和沒有此症的婦女比較,高了4.2倍。根據研究,患有子宮內膜異位症的女性患
I
型卵巢癌的風險「特別的高」,有子宮內膜異位症的婦女7.5倍高,而患
II 型卵巢癌(可能更具侵襲性)的風險約為2.7倍。
研究人員發現,相較於沒有任何類型子宮內膜異位症的婦女,患有深部浸潤性子宮內膜異位症的女性總體上患卵巢癌的風險最高,大約高出18.8
倍,而患有深部浸潤性子宮內膜異位症和卵巢子宮內膜異位症的女性的風險排名第二。
研究數據並未指出那些子宮內膜異位症的婦女接受了口服避孕藥,或性腺激素釋放素促進劑,可能會稍微扭曲了數據。節育藥丸相關於較低風險卵巢癌,仍不清楚性腺激素釋放素促進劑和癌症風險的相關性。再者,這些數據並沒有顯示患有子宮內膜異位症的女性,有可能未被診斷或誤診。
此項研究發表在《美國醫學會期刊》。
編譯來源:CNN (2024.07.17)、JAMA(2024.07.17)
+ read more
2023.03.21
卵巢癌的5個異常警訊
脹氣是卵巢癌的一個普通症狀。沒有食慾、頻尿和背痛也是要注意的症狀。
在台灣婦癌死因第2是卵巢癌,死亡人數更是逐年攀升。109年共有724人死於卵巢癌。10年間死亡人數成長1.6倍之多。
目前並沒有效的卵巢癌篩檢工具,因此,大多數的卵巢癌發現得晚,也造就了高死亡率。如果知道卵巢癌的症狀,我們可以盡可能在疾病的最初期診斷出來,比較容易治療。根據國健署104-108年統計資料,國內新診斷癌症病人的平均5年存活率為52%,早期卵巢癌平均5年存活率僅有45%,晚期卵巢癌更不到20%。
下列有5個生理現象,可能是卵巢癌的症狀,可以視為疾病的警訊,應持續地觀察或就醫。
腹部脹氣
通常脹氣發生是因為便秘或者是喝了一堆氣泡飲料引起的。但是專家說,持續脹氣也是卵巢癌的一個症狀,不應忽視。然而很少婦女知道。
脹氣也可能是腹水的結果,即腹腔中存在著液體。當癌細胞擴散至腹膜,刺激它使得液體累積。癌症也會阻塞部分淋巴系統,液體無法如往常從腹部排出,形成腹水。
有些婦女有如足球大小的腹部隆起,可能被誤認為是懷孕了。
很快就飽了
沒有食慾或吃東西後覺得飽脹,可能是卵巢癌的另一個症狀。正如脹氣,早飽感可能因腫瘤或腹水。因為液體壓擠了胃部內的其他器官。倫敦一個診所Gynae中心指出「如果影響了胃腸道,它會使你覺作嘔、不舒服,或覺得已經飽了。」
背痛
背痛是卵巢癌一個普通的症狀,通常被忽略為其他因素。
專家說,腫瘤會引起腹部、臀部和骨盆持續性的疼痛。或許和卵巢癌不相關,但是腫瘤擴散到腹部或骨盆時,也會刺激背部下方。
如果疼痛持續,新出現的症狀,可能是許多不同狀況所引起,最好諮詢家庭醫師。如果是癌症,及早診斷意謂越可以治療。
頻尿
頻尿可能是感染的一個症狀,但也可能是卵巢癌的一個症狀,知道的人並不普遍。
腫瘤或腹水也可能引發頻尿。腫瘤在卵巢逐漸成長時,會壓縮膀胱,造成頻尿。
內部的壓力也可能阻塞了尿管,使得尿液無法流出,引起腎臟腫脹。
緊急性小便或頻尿,應該諮詢醫師。
陰道不尋常流血
經期之間大量和不規則的流血或更年期後的流血,可能是卵巢癌的一個症狀。
雖然大部分婦女的不尋常的流血是荷爾蒙失調的一個症狀,但仍然需要進一步檢查。
根據美國癌症學會表示,卵巢中的腫瘤會干擾經期和荷爾蒙。許多腫瘤製造女性荷爾蒙、雌激素,會引起陰道流血,即使已經過了更年期。
編譯來源:Daily Mail (2023.03.10)
+ read more
2023.02.04
低風險女性也應切除輸卵管以避免卵巢癌
美國卵巢癌研究聯盟(OCRA)在日前發布的新指南中建議:即使是卵巢癌低風險的女性,如果她們已經生完孩子,並且已經計劃進行其他的婦科手術
(如:子宮切除術、輸卵管結紮術、囊腫、子宮內膜異位症),則應同時切除輸卵管。這樣可以預防許多卵巢癌發生的可能。
為什麼要這樣新建議?沒有可靠的卵巢癌篩檢或測試!
對多數的癌症而言,篩檢以提早發現,提早治療,減少死亡。但對於卵巢癌而言,並非如此。研究指出,大多數卵巢癌始於輸卵管,而目前沒有有效的卵巢癌檢測或篩檢。
英國一項大型臨床試驗(UKCTOCS)調查了目前可用的卵巢癌篩檢方法其有效性。研究發現用CA-125血液和超聲波篩檢一般風險女性並不能降低卵巢癌死亡率;此外,該試驗還顯示,在許多女性中,既使在I期或II期檢查出其癌症,並不會降低其死亡率。更重要的是,據評估,這些女性在癥狀出現前平均18個月被診斷出來,但是她們似乎是罹患一種天生更具侵略性的癌症,因此,在早期階段發現它不足以防止他們死於這種疾病,也不會延長他們的生命。
因此,研議防止它的發生應該是現在最重要的課題。
婦科癌症的Dianne Miller
醫師支持新指南的建議,她說,已經要接受盆腔手術患者,藉此機會也切除輸卵管,叫做「機會性輸卵管切除術」。這已是加拿大British
Columbia省的標準做法。
對於卵巢癌中等風險的人來說,只切除輸卵管,即是一種「雙贏」的局面,因為保留卵巢有助於大腦和心臟健康,即使在停經後也是如此。
目前,對於卵巢癌高危險群,醫生已經鼓勵在生完孩子後切除卵巢和輸卵管。
該聯盟主席Audra
Moran 說,帶有乳腺癌和卵巢癌基因突變的患者,為了不想提前停經,最初可能只想切除輸卵管。但她建議,應將卵巢切除也視為是黃金標準。
卵巢癌研究聯盟現在為符合條件的女性提供免費的家庭檢測試劑組,這樣她們就可以查知自己是否攜帶
BRCA1 和 BRCA2 基因突變。
婦科腫瘤學會表示,基因檢測應該讓女人更容易取得。該學會支持為非高危女性在進行其它婦科手術時切除輸卵管的想法。
美國癌症協會首席科學官Bill Dahut
博士告訴《_泰晤士報》_,「他們的建議背後有很多很好的數據顯示,對於接受過該手術的人來說,卵巢癌的發病率是較少的。」
Miller說:「作為腫瘤學家,我們的目標是治癒癌症。但如果說有什麼比治癒癌症絕對好的方法,那就是一開始就不要得癌症!」
編譯來源:Ovarian Cancer Research Alliance | OCRA
(2023.01.30)、HealthDay (2023.02.01)
+ read more
2022.08.02
女人一天一阿斯匹靈,讓卵巢癌遠離
卵巢癌被稱為女性的「沉默殺手」。在台灣,它是癌症死亡的第十大死因,預防與治療都非常困難。國際間關於阿斯匹靈和卵巢癌風險的研究可以追溯到幾十年前。學者認為阿斯匹靈可以阻斷致癌蛋白,還可以抑制發炎,發炎在卵巢癌中起關鍵作用。
回顧其中最全面和可信度高的研究都指出,低劑量的阿斯匹靈可降低卵巢癌的風險。
─ 2014 年回顧發現每天使用低於 100 毫克 (mg)
的低劑量阿斯匹靈可以將卵巢癌風險降低 20% 至
34%。該研究還顯示,劑量和頻率會影響一個人的風險降低程度。
─ 2018
年的一項研究發現與不服用阿斯匹靈的女性相比,定期服用低劑量阿斯匹靈的女性患卵巢癌的風險降低了
23%。
─
丹麥的一項全國性病例對照研究發現,使用低劑量阿斯匹靈可降低上皮性卵巢癌的風險。
然而,這些研究都尚未能夠研究該藥物是否有益於處於不同疾病風險的人群。
迄今為止規模最大的世代研究怎麼說?
根據今年7月最新的綜合研究分析,無論是否有卵巢癌風險因子,女性每天或幾乎每天使用阿斯匹靈也可以減少卵巢癌風險。
美國國家癌症院的Lauren
Hurwitz博士等的報導指出,17個研究中,頻繁使用阿斯匹靈和降低13%卵巢癌風險有關,世代研究和病例對照研究之間也無差別。
他們在《臨床腫瘤學》期刊寫道,風險的減少在最常見的卵巢癌
─高分化漿液性卵巢癌特別明顯。這些發現很重要,因大部分已確定的風險因素和高分化漿液性卵巢癌的相關性比較弱。
對於有卵巢癌的風險因子女性的影響?
頻繁使用阿斯匹靈對於有肥胖、乳癌或卵巢癌等風險因子的人,和完全沒有這些病史的人都一致地降低了卵巢癌風險。但有子宮內膜異位症時則非如此。沒有子宮內膜異位症的婦女,頻繁使用阿斯匹靈可降低卵巢癌風險。但有子宮內膜異位症的則非如此。
此外,包括:懷孕次數、口服避孕期間、輸卵管結紮、有兩個或更多卵巢癌風險因素,婦女頻繁使用阿斯匹靈也可降低風險。
預防卵巢癌加一
目前已有的卵巢癌預防措施只限於更高風險的婦女。這些結果指出,未來的工作要探討將阿斯匹靈使用納入卵巢癌風險/益處的綜合評估,以阿斯匹靈做為化學預防的方案,補充已有的預防措施,以益於低風險的女性。
如此,頻繁使用阿斯匹靈又將增加一個好處 ─
預防卵巢癌。
研究團隊指出觀察性資料的使用可能引進些偏見,他們無法檢視低劑量阿斯匹靈的相關性,在以前的研究中,強烈的相關於減少卵巢癌的風險。
編譯來源:MEDPAGE TODAY (2022.07.27)
+ read more
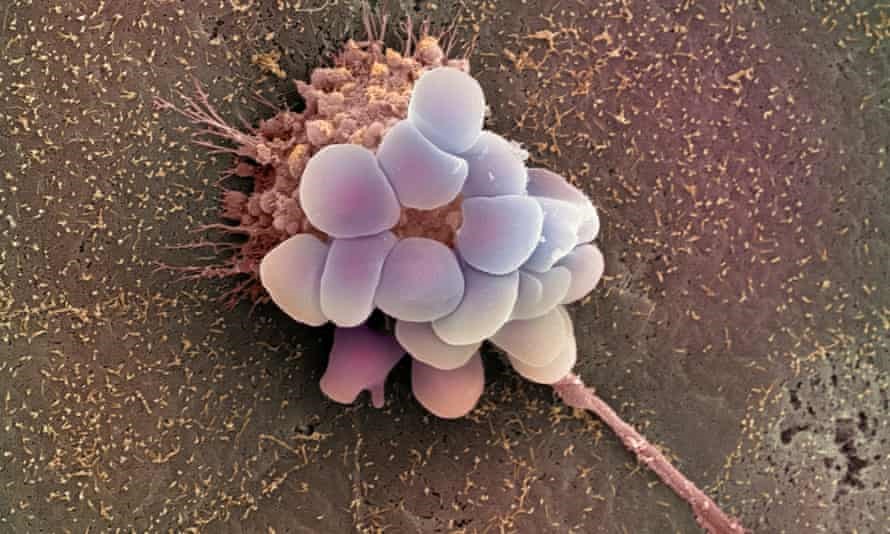
2021.05.25
每年進行卵巢癌篩檢不能挽救生命?
(圖為卵巢癌細胞的彩色電子顯微掃描)
卵巢癌是女性最可怕的惡性腫瘤之一。在台灣,卵巢癌的發生率節節上升,15年內增加了2倍以上,每年約有1300名新個案,548人死亡。
近十年(2006-2016)台灣重大癌症的死亡率多有改善或持平,唯獨卵巢癌的死亡率增加了29%,為增幅最大的癌症。
卵巢癌的診斷取決於女性向醫生報告症狀。但是,卵巢癌在進入晚期之前,幾乎沒有症狀,而那時的預後很差。在所有女性癌症中,卵巢癌的存活率最低,5年僅40%。
日前英國的一項研究計劃(UK Collaborative Trial of Ovarian
Cancer
Screening)結果顯示:以陰道超音波或結合CA125血液檢測對卵巢癌進行篩查並沒有降低該疾病的死亡率,儘管使用CA125可以在較早階段檢測出癌症。
此計畫進行了20年,涉及超過20萬名停經婦女,但結果令人失望。
研究顯示,早期篩檢可增加39%的癌症病例偵測,但並不會減少死亡人數。因為篩檢方式未能使卵巢癌死亡率降低,不能被推薦為國家篩檢計劃。
然而,早期診斷通常會減少治療的數量和強度,這對患有癌症的婦女及其家庭造成了很大的不同,可能也給了他們與親人更寶貴的時間。
陰道超音波或血液CA125檢測作為篩檢工具?
這項由倫敦大學學院研究人員進行的研究,分析了2001年至2005年招募至該試驗超過20萬名停經後婦女追蹤20年的數據。一半的試驗者沒有進行篩檢、另一半的人則是每年做一次陰道超音波或每年進行一次和癌症有關的CA125血液檢查,如果CA125的數值升高,則再進行超音波掃描。
該結果發表在醫學雜誌《Lancet》,研究發現與無篩檢組相比,血液檢查發現的的早期癌症(第一或第二期)多了39%,但這並沒有減少因疾病死亡的人數。
雖然研究結果令人失望,但研究人員強調,過去10年,對有卵巢癌症狀的女性,早期診斷以及對晚期疾病的治療有了顯著改善,仍然可以挽救許多生命。
負責這項研究的USHA
MENON教授表示,目前重點應該放在提高對最常見症狀的認識,並確保迅速將發生這些症狀的女性轉介給腫瘤科醫生。
研究小組正在進一步研究,期發現是否可能降低手術或化學治療。其他對卵巢癌的篩查方法也正在開發中,但是要知道這些方法是否可以挽救更多生命,可能需要花費數年時間。
編譯來源:The Guardian(2021.05.12)、Medpage
Today(2021.05.22)、Lancet(2021.05.12)
+ read more