
2025.02.10
年輕女性癌症風險飆升:50歲以下女性罹癌發生率遠高於...
數據顯示,英國50歲以下的女性罹患癌症的風險比同齡男性高出約70%。在美國,差距更為顯著,女性的癌症發生率比男性高出82%,而20年前僅高出51%。
自1990年代以來,全球50歲以下的癌症病例增加了79%,其中乳癌和甲狀腺癌占了顯著比例。在英國,年輕女性罹患乳癌與甲狀腺癌的發生率分別增加了17%與256%。
女性癌症發生率上升的原因
專家認為女性癌症發生率的飆升與許多因素有關。其中一個可能原因是幾項男性較易罹患的癌症發生率下降,包含黑色素瘤、血癌、非何杰金氏淋巴瘤和前列腺癌。另外,檢測技術的進步也讓更多女性在年輕時期被診斷出癌症。
目前50歲以下女性的癌症病例中,近半數為乳癌或甲狀腺癌。英國癌症中心(CRUK)表示,自1990年代以來,50
歲以下女性的小腸癌和腎癌發生率也顯著增加,分別增加119%與96%。
專家表示,乳癌發生率上升的實際原因還有待釐清,但部分專家認為吸菸與飲酒等生活習慣的改變造成顯著的影響。儘管如今只有10%的女性吸菸,但在1990年代,女性吸菸率高達
25%,這個數字可能會反映在未來10年至20年後女性罹癌的人數。此外,「葡萄酒時刻」(wine-o-clock,比喻適合放鬆小酌的時刻)文化的興起也增加了女性飲酒量,導致體內致癌化學物質乙醛的積累。肥胖也是另一個導致乳癌的因素,導因於脂肪細胞產生的雌激素。英國達肥胖程度的女性的比例從1993年的16%增加至2019年的29%。據估計,英國約8%的乳癌病例由肥胖引起,另有8%與飲酒有關。
甲狀腺癌病例的也顯著增加,25至49歲女性的發生率上升了256%。儘管男性的發生率也有上升,但女性罹患人數仍遠多於男性。有些專家認為,女性荷爾蒙的波動可能是原因之一。
早發性癌症的全球趨勢
早發性癌症(50歲以下群體的癌症病例)急速上升引起全球專家的關注。《英國醫學雜誌》2023年的一項研究顯示,1990至2019年間,早發性癌症的病例增加了79%,且預計到2030年將再增加31%。
根據世界衛生組織(WHO)的數據,澳大利亞是早發性癌症發生率最高的國家,2022
年每10萬人中有135例;而英國年輕群體癌症發生率則以每年3.6%的增幅成為全球上升速度最快的國家之一。
科學家推測,現代飲食習慣、缺乏運動、塑膠微粒暴露、環境風險等多種因素,可能是早發性癌症增加的原因。英國癌症研究中心的專家Katrina
Brown表示:「飲食、肥胖、飲酒和吸菸等風險因素與部分癌症的增加有關,但篩檢技術的進步使人們在年輕時就可以診斷出癌症,也可能是癌症發生率上升的原因。」
如何因應早發性癌症的趨勢
而休士頓德州大學安德森癌症中心的Chavez-MacGregor博士表示,年輕一代面臨的致癌風險因素可能與老一世代所遇到的相差甚遠。因此,醫學界需要進一步了解每一個人的生活方式和他們可能遇到的環境風險。
因為罹癌的年齡層下降,年輕患者可能正處於積極投入家庭與事業的人生階段。因此,要如何安排化療以減少治療過程對於患者生活的干擾,也是醫學界未來的目標之一。
台灣癌症發生率現況
在台灣,即使男性整體癌症發生率仍高於女性,但近十年來女性癌症發生率的增幅卻大於男性。2012年至2022年間,男性癌症標準化發生率上升了9%(由341.38%上升至342.28%),而女性癌症標準化發生率則上升了47.9%(由263.29%上升至311.19%),顯見女性罹癌發生率的增幅高於男性。然而,台灣沒有公告不同年齡層癌症發生率的數據,因此無法得知台灣是否有早發性癌症的趨勢,也無法分析男性與女性罹癌的發生率在年輕一代是否有更顯著的差距。
編譯來源:DailyMail(2025.1.17)、CNN(2025.1.16)、CA(2025.1.16)、BMJJournals(2023.9.5)、行政院性平會統計資料庫(2025.2.6)
+ read more

2025.02.04
年輕人罹患結腸癌的罪魁禍首找到了?
一項新的研究表明,由於飲食和飲酒等生活方式選擇以及接觸化學物質等環境因素,造成生理年齡高於實際年齡的「加速老化」現象出現,可能會使50歲以下人群的結腸癌發生率大幅上升。
研究人員對50歲以下接受過大腸鏡檢查的人進行了研究,並透過分析血液樣本計算出他們的生理年齡。
他們發現,生理年齡每加速衰老一年,患息肉的風險就會增加16%,而息肉是一種可能導致癌症的小腫塊。
研究小組還驚訝地發現,通常與結腸癌相關的其他危險因素,例如體脂和吸煙史,與該疾病無關。
越來越多的研究表明,儘管預期壽命持續延長,生理老化加速現像卻也變得越來越普遍—研究人員仍在調查這一悖論。
這項新研究背後的結直腸癌專家Shria
Kumar博士表示:「老化是多方面的,我們需要更大規模的研究來確定大多數人的生理年齡是否與他們的實際年齡相同。」
這項發現是在全球年輕患者結腸癌激增的背景下得出的,這讓醫生感到困惑。
篩檢應從幾歲開始?
最近的數據顯示,雖然這種疾病在50歲以上人群中最為常見,但在過去30年間,這種疾病在年輕年齡組中的發病率激增了50%。
因此,在美國,衛生機關現在建議從45歲開始進行大腸癌篩檢。
甚至現在有部分醫生指出,根據美國國家癌症研究所的最新統計數據,需要將這一目標進一步推向更年輕的人群,因為有一半早發性結直腸癌發生在45歲以下。
在英國,NHS篩檢僅適用於54歲至74歲的人。
在台灣,政府補助45-74歲及40-44歲具家族史民眾,每2年1次定量免疫法糞便潛血檢查。
現在有許多方法可以篩檢大腸癌,包括在家中收集更方便的糞便樣本檢測。
但大腸鏡檢查這種需要在醫院使用麻醉的手術仍然是黃金標準。
在大腸鏡檢查過程中,醫生會辨識並切除息肉(其中30%的人患有息肉),並預防癌症的形成。
Kumar博士說:「我認為,結腸直腸癌最令人振奮的是我們有明確的預防策略。大腸鏡檢查不僅可以早期發現,還可以預防癌症。」
現在,她的團隊希望找出哪些人可能會加速衰老,並開始優先對他們進行大腸鏡檢查。
年輕人加速老化的危機
生理老化加速與結腸癌之間關聯的確切原因尚不完全清楚。然而,一些增加人們罹患早發性大腸直腸癌風險的因素也會增加生理年齡。
其中包括不良飲食習慣、肥胖、吸煙、飲酒和其他生活習慣。
加速老化的其他關鍵因素是污染和壓力。
今年另一項研究發現,被診斷出患有某些類型癌症(尤其是肺癌、胃腸道癌和子宮癌)的年輕人更有老化加速的現象。
有趣的是,參與這項研究的美國研究人員表示,有「強有力的證據」表明,1965年以後出生的每一代人,加速老化因而患上癌症的風險都在增加。
這可能意味著Z世代—那些出生於1997年至2012年之間、如今已成年的人比他們的父母或祖父母有更大的風險更早罹患上癌症等潛在致命疾病。
謝菲爾德大學健康壽命研究所聯合主任Ilaria
Bellantuono教授表示:「我們發現年輕人患上的疾病越來越多,而我們通常認為這些疾病只會發生在老年人身上。」
「生物老化是這些疾病的危險因子。就像吸菸者增加肺癌的風險一樣,加速老化是否會增加多種長期慢性病的風險?」
倫敦HCA Healthcare的腫瘤顧問顧問Hendrik-Tobias
Arkenau博士表示,年輕人的結腸癌通常是在晚期甚至末期才發現的。
他說,「如果35歲或42歲的人出現腹部疼痛、體重減輕、糞便中有血,誰會認為他們患有腸癌?」
Arkenau博士表示,他認為這種增加背後的原因尚不清楚,但他認為這是影響年輕人腸道微生物群的多種因素共同作用的綜合結果。
他說,兒童時期使用抗生素、母乳哺育率下降、維生素攝取不足和飲食變化只是可能造成影響的一些因素。
編譯來源:Daily Mail(2024.12.10)
+ read more
/20250203.png)
2025.02.03
避孕藥能降低卵巢癌的風險?
一顆小小的藥丸,卻肩負著重大的責任。儘管避孕藥的主要作用是預防懷孕,但南澳大利亞大學的最新研究顯示,口服避孕藥可能還能幫助降低卵巢癌的風險。
研究人員透過人工智慧篩檢卵巢癌的危險因子,發現曾經使用過避孕藥的女性,罹患卵巢癌的風險降低了26%;而在45歲以後仍使用避孕藥的女性,卵巢癌的風險降低了43%。
這項研究還辨別出了一些與卵巢癌風險相關的生物標誌物,其中包括紅血球的某些特徵以及血液中特定的肝酵素。此外,體重較輕或身高較矮都可能和罹患卵巢癌風險較低有關。研究人員還發現,與未生育的女性相比,生育兩個以上孩子的女性,罹患卵巢癌的風險降低了39%。
在2月4日世界癌症日(World Cancer
Day)前夕,這些研究結果可能有助於推動卵巢癌的早期診斷。
卵巢癌在台灣的現況
在台灣,卵巢癌是女性第七大癌症。2022年,台灣共有1859位女性罹患卵巢癌,有765人因卵巢癌過世,死亡率較前一年上升10.5%。此外,與其他癌症相比,卵巢癌的死亡年齡偏低。卵巢癌死亡年齡中位數僅62歲。
卵巢癌晚期存活率低,減少排卵能預防卵巢癌?
南澳大利亞大學研究員Amanda
Lumsden博士表示,卵巢癌通常在晚期才被診斷出,大約70%的病例是在癌症已經顯著惡化時才確診。晚期診斷導致五年存活率低於30%;相比之下,早期發現的卵巢癌五年存活率超過90%。透過預防和早期檢測來提高存活率,這正是辨別風險因素如此重要的原因。在這項研究中,我們發現曾使用口服避孕藥的女性,其罹患卵巢癌的風險較低。而那些最後一次使用避孕藥的時間在40歲中期的女性,風險又降低更多。
這也指出了一個問題—是否能以減少排卵次數的方式,作為預防卵巢癌的一種潛在策略?
研究項目負責人Elina
Hyppönen教授表示,透過使用避孕藥來減少排卵次數,或是降低有害的脂肪堆積,我們可能能夠降低卵巢癌的風險。但仍需要更多研究來確定最佳的辨別與預防方法。
人工智慧協助在早期辨別卵巢癌的風險因子
這項研究由醫學研究未來基金(MRFF)資助,並使用人工智慧分析英國生物銀行(UK
Biobank)中221,732名女性(37至73歲)的數據。
南澳大利亞大學機器學習專家Iqbal
Madakkatel博士表示,該研究顯示了人工智慧可以幫助辨別原本可能被忽略的風險因素。
Madakkatel博士說道:「我們納入了近3000種與健康、藥物使用、飲食與生活方式、身體測量、代謝及荷爾蒙相關的數據。有趣的是,這些數據顯示,平均在診斷前12.6年測量,能夠預測卵巢癌風險。這意味著有可能開發出篩檢測試,在極早期辨別出高風險的女性。」
編譯來源:EurekAlert(2025.2.2)、International Journal of Gynecol
Cancer(2025.1.6)
+ read more
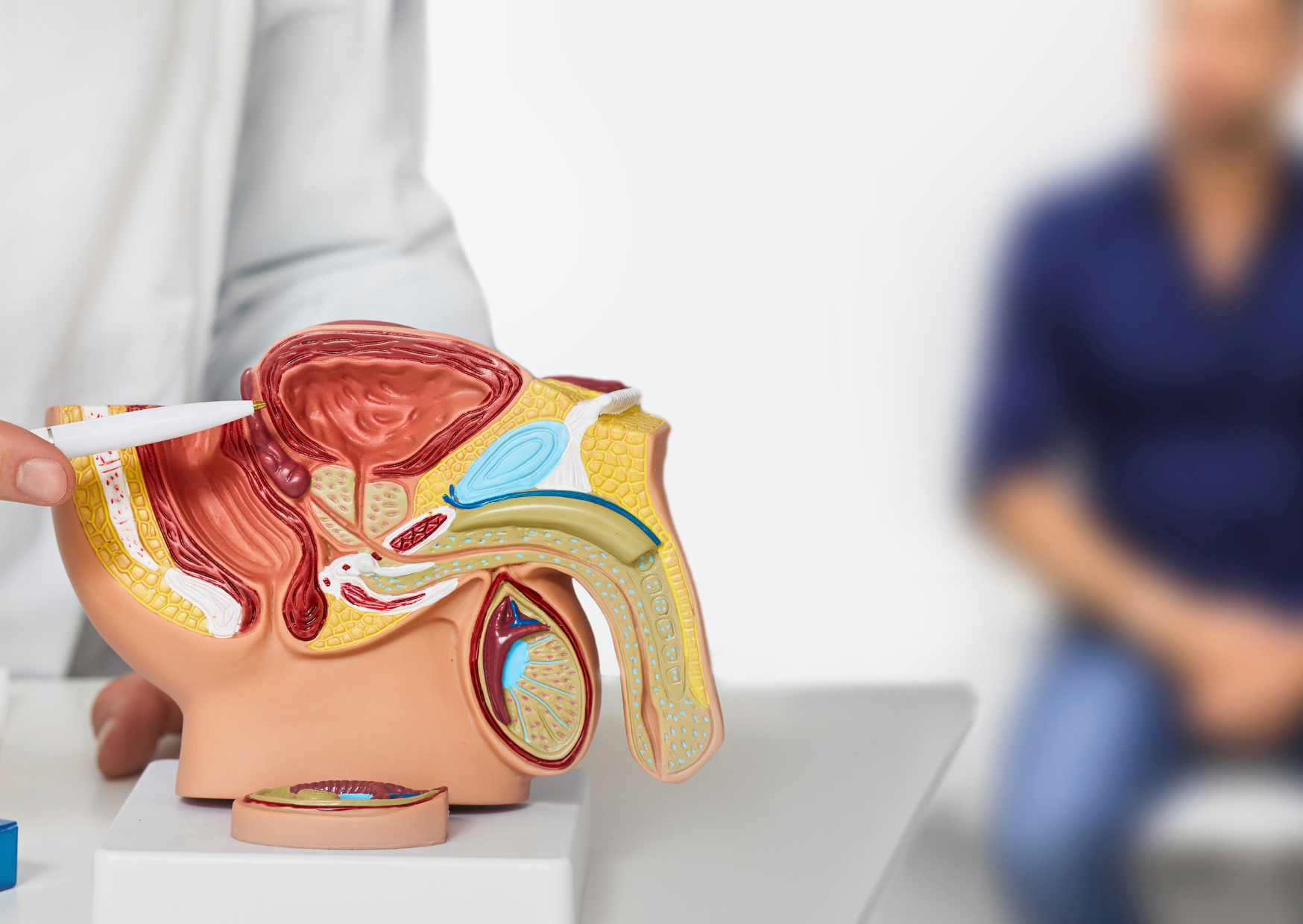
2025.01.14
我們不要稱之為癌症
風險最低的攝護腺癌不會危及生命。我們該叫它別的名字嗎?
大約六分之一的男性在一生中的某個時刻會被診斷出患有攝護腺癌。攝護腺癌根據其擴散程度以及顯微鏡下的侵襲性進行分類。它隨著年齡的增長而頻繁發生,大多數新診斷的男性患有第一級(GG1)攝護腺癌。這種癌症不會轉移到身體其他部位,不需要立即治療,可能會持續數年而不會造成重大傷害。
那麼,我們是否應該稱之為癌症?許多專家說「不」。
University of California,舊金山分校泌尿外科系主任Dr.
Matthew
Cooperberg表示,如果醫生不再提及低程度的變化是癌症,男性就不會遭受那麼多焦慮,也不會那麼傾向尋求不必要的治療。
治療差異
GG1癌症通常透過PSA篩檢發現。篩檢的目標是在仍可治癒的情況下發現更具侵襲性的攝護腺癌,但這些努力經常偶然發現GG1癌症。專家多認為,GG1疾病應透過主動監測進行管理。按照這種標準做法,醫生透過定期PSA檢查、切片和影像學監測疾病,只有在疾病出現進展跡象時才進行治療。
但即使醫療團體主張促進積極監測,美國仍有40%的低風險攝護腺癌男性接受了立即治療。Dr.
Cooperberg表示,部分原因是「癌症」這個詞有如此強烈的情緒影響。它作為一種能夠傳播和致命的東西而引起人們的共鳴。
他說。「無論我們如何努力傳達GG1癌症不是一個緊迫問題的信息,『C』字診斷都會帶來很多焦慮。」
其後果是普遍存在過度治療,每年有數以萬計的男性不必要地遭受手術或放射治療帶來的副作用。Dr.
Cooperberg說,癌症診斷還會帶來其他有害後果:研究表明,這會對人際關係和就業以及「某人獲得人壽保險的能力」產生負面影響。它會影響健康保險費率。
關於更名的爭論
專家提出,GG1癌症可以稱為腺泡腫瘤,這是組織中異常但非致命的生長。懷疑論者擔心,如果患者不被告知自己罹患癌症,他們可能不會堅持主動監測。但男性是否應該因害怕而遵守適當的監控?Cooperberg博士認為,純GG1患者不應該承受對他們造成傷害的可能性為零的癌症診斷。
編譯來源:Harvard Health Publishing(2025.01.09)
+ read more

2025.01.08
痛痛女孩勝訴未解困境 婦團籲疫苗救濟應從寬認定
台灣女人連線與立法委員林淑芬辦公室於今日(8日)陪同接種HPV疫苗後發生不良事件的女孩家長召開記者會,表達「痛痛女孩」不為人知的痛,並呼籲衛福部落實預防接種受害救濟制度「救濟從寬」之立法精神。
8位接種HPV疫苗後確診風濕免疫疾病的痛痛女孩,因為無法接受衛福部「預防接種受害救濟」判定不良事件與疫苗「無關」的結果,對衛福部提起訴訟。歷經多年纏訟,2024年最高行政法院判定三案勝訴,更直指預防接種受害救濟辦法的重大問題。但案件仍須回衛福部重新審議,審議委員中高達八成的成員與當年判定結果無關者相同,這讓當事人、家長、律師與長期協助的台灣女人連線都深感憂慮。
痛痛女孩母:勝訴帶來了希望 願可延續下去
痛痛女孩Penny的媽媽說,從確診到勝訴已經過了五年,這個過程的煎熬無人能體會。這個疾病是無法痊癒的,需要終身服止痛藥,伴隨一輩子,未來是否還會有其他問題,都不知道。這個勝訴帶來了希望,希望可以一直延續下去。
痛痛女孩Mina的爸爸表示,5、6年前Mina國二時接種HPV疫苗,打完第二劑後經常因為身體疼痛請假無法上學,後來加入痛痛女孩群組,才發現全台有幾十名跟Mina一樣的情形,雖然就醫檢驗沒有確診風濕相關疾病,卻還是要隨身準備止痛藥。只要天氣寒冷或潮濕,都會不舒服需要吃藥,實在讓人痛心。希望往後接種相關疫苗時,要充分揭露副作用。
最高行政法院救濟辦法侵害人民生命權與健康權
台灣女人連線常務理事黃淑英表示,根據最高行政法院的見解,在預防接種與受害情形的關聯性中,「無關」與「相關」的認定標準存在顯著不對等。這種設計,形成對受害者極為不利的「制度性偏見」,一方面使救濟的門檻過高,另一方面排除救濟的條件卻過於輕易。法院批評,這種雙重標準將疫苗的不確定風險完全轉嫁給接種者,剝奪了受害者應有的救濟權利。這樣的制度設計與判定標準,不僅違背預防接種受害救濟制度「分擔公共風險」的立法初衷,更直接違反憲法平等保障人民生命權與健康權的基本意旨。
痛痛女孩委任律師方文献律師說,看著這些當事人及父母如此磨難心中十分不捨。歷經多年訴訟,雖然獲得勝訴,但又要回到審議小組重新審議,結果會有所不同嗎?恐怕會是令人失望的。雖然勝訴了,但卻好像是敗訴了,雖勝猶敗,僅在循環重覆痛苦的訴訟經歷而已,實在無法真心為疫苗受害者高興。希望衛福部適度修正放寬認定,以符合補償救濟從寬的立法授權意旨。
中央研究院法律學研究所吳全峰副研究員說,幾個案件的判決都指出,在科學上不能完全排除民眾接種疫苗的風險,這個風險應由社會來接受,審議小組過度依賴群體層面的「流行病學實證」,形成「以全概偏」的邏輯謬誤。此外,從醫療倫理的面向來看,若涉及利益與風險的重分配,一定要從受到最不利影響的社會成員來思考,而疫苗害當事人健康、經濟、知識皆屬弱勢,應該要從其權利影響層面來考慮。
審議辦法設計袒護藥廠?
林淑芬立法委員指出,衛福部在與痛痛女孩訴訟的過程中,球員兼裁判地修改審議辦法,越修越嚴格。據統計,民國112年藥害救濟申請案158件、給付104件,給付率66%,藥害救濟委員「從寬認定」藥害跟藥品間的關聯性。反觀,109年到112年間,HPV疫苗救濟申請35件、給付4件,給付率只有11%,而且每案平均給付新台幣3萬元。
林淑芬質疑,統計COVID-19、HPV以外的疫苗救濟案件,申請450件、給付281件,給付率達62%,HPV疫苗審議壓得特別低,且每劑HPV疫苗的「預防接種受害救濟基金」只徵收1.5元,與市價不成比例,質疑審議辦法的設計偏向袒護藥廠。
疾管署羅一鈞副署長回應,疫苗副作用充分揭露部分,疾管署有努力在做,說明書也愈寫愈長。針對最高行政法院判決見解認為,預防接種與個案受害情形的關聯性判斷,不應只依據人口群體為基礎的醫學實證,也要綜合審酌個案受害狀況及相關因素。審議小組都有調閱個案病例、檢查報告、檢驗結果等資料才做鑑定、審議。疾管署後續會依照法案判決,召集審議小組重送鑑定,再送到審議小組,慎重參酌法院的見解重新審議。
黃淑英常務理事擔心審議小組及疾管署是否能公正、中立地重審案件,呼籲衛福部尊重法院見解,落實預防接種受害救濟制度「救濟從寬」之立法精神,並修訂審議辦法,對預防接種與受害情形關聯性之分類範疇進行檢討。
【新聞稿:疫苗害救濟名存實亡
痛痛女孩的痛何時終結?】
★記者會直播連結:https://www.facebook.com/share/v/1X9oXNgUKe/
+ read more

2025.01.06
戒菸可延壽
根據一個令人吃驚的新分析,選擇戒菸的人可見到預期生命的顯著增加,只要一個星期就可看到好處。
研究人員檢視數據後宣稱,戒菸一星期,比繼續抽菸,可以多活一天。
政府支持的研究發現,平均每根香菸「奪走」大約20分鐘的壽命,20包菸約7小時。這比以前估計的一根香菸短壽11分鐘,對抽菸者塗上更淒慘的畫面。
表示新年當天戒菸的人,到一月八號時,可延壽24小時。到二月二十日,可以拿回一個星期的壽命,到年底,可避免失去50天的壽命!
新的數字基於最新追踨人口健康研究的結果。倫敦大學學院的研究人員說,吸菸的傷害是累積的,越快停止,可以活得越久。
戒菸不只可延長壽命,還可以減少疾病
研究指出,抽菸者除整體壽命喪失以外,通常也喪失許多年的健康。抽菸主要侵蝕了比較健康的中年,而非縮短生命終結的時段,通常的標誌是慢性病或失能。所以60歲抽菸者典型的健康狀態是不抽菸的70歲。」
抽菸相關死亡的三分之二是由於肺癌,失能的肺部疾病,如肺氣腫、慢性氣管炎和心血管疾病。治療這些問題,每年估計花費英國衞生署25億英鎊。
新年新計劃:戒煙
倫敦大學學院「酒精和菸草研究組」的主導Sarah
Jackson博士指出:「很重要的,人們要了解抽菸是多麼有傷害性,戒菸可以改善他們的健康和預期壽命。在任何年齡戒菸,都可以大幅改善健康,且益處很快就開始了。」
英國皇家內科醫學會,菸草特別顧問,Sanja
Agrawal教授評論:「吸每根香菸浪費了生命中寶貴的分分秒秒,累積的影響傷害很大,不只是個人,也是我們的保健系統。這項研究是一個有力的提醒,預防死亡和疾病,處理吸菸是一個急迫優先的議題。」
編譯來源:Daily Mail (2024.12.30)
+ read more