2018.01.09
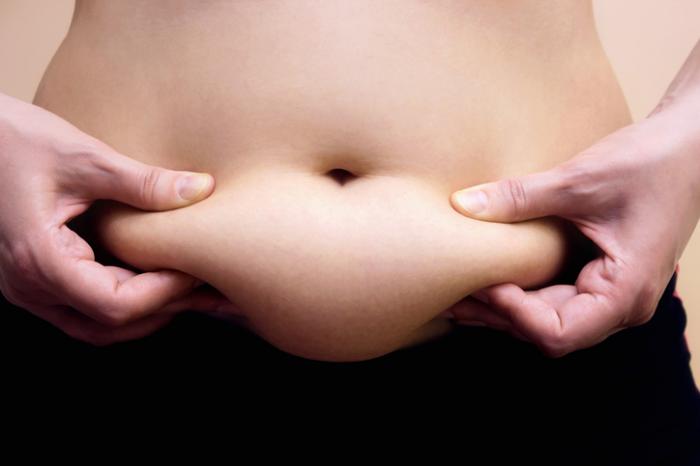
為什麼要愛你身上的肥油?
新的研究發現身體脂肪中儲存著特殊的免疫細胞,它有記憶力,可以記得病原,使得它們比其他免疫細胞更有效率的抵抗感染!
美國國家健康機構(NIH)研究發現,在哺乳動物中,這些記憶T細胞很稠密的聚集在脂肪組織。當一個曾經感染過某種病菌的動物,其脂肪轉移到另一個未感染過的動物時,後者會有同樣抵抗感染的效果。
專家建議,脂肪移植未來可以用來抵抗本來致命的疾病。
我們對脂肪是又愛又恨,它可以儲藏能量,維持身體體溫和系統。但是過多的脂肪又會造成代謝症候群,影響身體健康。
把脂肪轉化為能量的新陳代謝系統,和免疫系統之間的關係很複雜。最近幾年,科學家已經開始研究。太多的脂肪會使得兩者的關係失去平衡,減弱免疫系統。
T細胞是白血球細胞的一種,在骨髓中製造,分布在身體的淋巴系統,抵抗侵入身體的外來感染。
T細胞不足可能致命。如人類免疫缺乏病毒(HIV)摧毀T細胞。HIV和AIDS是致命的,因為它們嚴重減弱免疫系統,使得受到感染的人無法抵抗其他的疾病。
正常的T細胞遇到某種病菌,會變成記憶T細胞。會這樣命名,是因為它們已學習到抵抗這個特別入侵者的最佳方式,能夠回憶抵抗感染的過程,將來可以更有效的戰勝感染。
NIH的研究專家發現,在老鼠身上,這些特別的記憶T細胞集中於脂肪組織。他們想知道,這些含有記憶T細胞的脂肪是否可以移植到其他的動物,用來抵抗相同的感染。
首先,研究者將老鼠於暴露一個病菌中,T細胞抵抗了感染。當第二次再度受感染時,老鼠的抵抗力更強。
其次,把這種脂肪移植到未有感染的新一批老鼠。將新一批老鼠暴露在同樣的病菌之後,記憶T細胞便積極地行動,抵抗病菌的挑戰。
然而NIH的研究專家指出,對脂肪在免疫系統中角色的了解,仍需要更多的研究釐清。
編譯來源:Daily Mail (2018.01.04)
+ read more

2018.01.04
生技產業需要更關注女性健康!
當代,我們已見證到許多新形態的避孕方式、生育治療,和陰道健康照護的治療。然而,在生技產業裡,針對女性健康的投資卻寥寥無幾。儘管在過去幾年,生技產業出現大量的首次公開招募活動和新玩家,包括Agile(敏捷)、Daré、Juniper、Myovant和ObsEva等,關於女性的生物科技卻仍還未引起人們的注意。
美國在2015年,花費在女性健康上的人均支出,比花費在男性健康上的24%。然而,對於女性健康相關初創公司的投資,卻只有數百萬美元(而非數十億美元),僅僅只佔針對女性擔任領導者公司的創投資金的5%不到。
有三個關鍵原因,說明了為何女性健康—作為生物科技領域內的一項專門領域—才剛開始起步。
生技產業領導者的性別差距
毫不意外地,許多和女性健康相關的生技公司,是由女性擔任領導者的。然而,在所有的生技產業公司中,只有僅僅不到10%的首席執行長(CEO)職位是由女性擔任的。
這為什麼重要?女性和男性關注的層面不同(想法不同),尤其在關乎他們健康的這個議題上。多數女性可能會經歷一連串關鍵的生命階段和選擇—包括月經、妊娠、計劃生育、更年期,和賀爾蒙治療。而這些是男性沒有親身經歷過的。這也意味著男性較不可能意識到改善女性健康的價值—創造新興類型的治療,並增加女性在健康醫療上的選擇。隨著越來越多的女性晉升為生技領域的領導者,我們可以幫助我們的男性同行了解我們的健康需求,以及創新能如何提供幫助。
以避孕藥為例子:荷爾蒙藥丸的圓形口服製劑包裝,長期以來一直提供給女性一種實際上的選擇。然而,藥丸必須每天服用、可能會與其它藥物相互作用,且光是簡單的人為疏失就可能降低藥效,導致意外懷孕。千禧世代的年輕女性渴望找到其它更長效且方便的避孕選擇,尤其是那些對自己學業、事業和家庭有著詳細規劃的女性,和那些保有健康和永續生活風格的女性。
另一個經常被忽略的考量是女性比男性更可能會面對的保健問題。由於許多因素(包括性別造成的薪資差距),女性更可能需要醫療資助,並透過像Medicaid醫療補助計劃這類公共計劃,來獲得醫療保險,使用醫療資源。事實上,女性是Medicaid醫療補助計劃的多數受益者。這也意味著,創新的生技企業需要考慮整體的健保生態系統,並規劃安排,才能讓女性使用得到他們的產品。
女性在臨床試驗中的代表性不足
醫學創新立基於現有研究和科學知識的基礎之上。但直到20世紀90年代,美國政府才制定了指導方針並立法,為確保女性群體在聯邦政府資助的研究中,具有統計上的代表性。在任何創新的領域裡,企業都會遵循既有的研究或證據。因此,以往科學知識中女性在臨床試驗的代表性不足的這個問題,便會影響未來針對女性醫療的新開發。因此,無論是聯邦政府或者生技產業資助的研究,任何涉及臨床研究的研究者,都必須特別注意有足夠的女性參與該臨床研究。並且應該要設計一些研究,來有效說明在治療上的潛在性差異。
只有積累了大量的科學數據,才能夠為女性提供更具個人化的醫療選擇。
「一體適用法則」(ONE-SIZE-FITS-ALL APPROACHES)
長久以來,醫學界一直採取這種「一體適用法則」(也就是不會特別去關注女性在臨床研究上的代表性不足,和臨床治療上的性差異)。因此,若是生技產業的領導者和投資者也不特別去關注女性的健康時,這產業便會持續保有盲點,而無法看到那些可能成為市場機會的創新。
「個人化醫學」的出現,為嶄新且重要的治療方式打開了大門。不僅女性需要和男性不同的治療方式,女性整體更能由生物學、遺傳學、健康史、人口統計學,和種族/族群等面向的差異,更進一步地分為更多的次群體。而每個次群體,都需要獨特設計的治療方法和程序。這種「醫學可以並且應該個人化」的思維,伴隨著能更好地開發醫療的技術(像是基因體定序或機器學習等技術),將會為女性帶來更多個人化的醫療選擇。
向前邁進
越來越多為了女性健康而創立的公司崛起,且這些公司又由女性擔任領導者。創業投資家和銀行家也逐漸被吸引到這個專業領域來,這五年以來,針對這領域內初創企業的投資,持續穩定地增長。
同時,女性仍是家庭中的主要健康照護決策者。女性在為自己和家人做治療相關的決策時,越來越看重治療效益、費用和便利性。這表示企業端在開發針對女性的療法時,不僅僅要思考該療法能如何改善她們的健康和身心狀態(well-being),同時,也需要考慮該療法對女性而言的效益和她們使用時的便利性。
隨著往前邁進這一步,生技產業務必不要忘記,迄今為止,改善女性健康的任務進展地有多麼地緩慢。女性健康若能改善,往往也能替產業帶來更多的創新。若避孕藥的治療方法和藥物的可近性改善後,能使女性更好地掌握她們的生育,避免意外懷孕。女性因此能完成學業、進入勞動力市場而保有經濟上的自由。這對於女性群體和整體的社會經濟而言,都會是相當有益的。
所以說,支持這些和女性健康相關的研究和發展,不但有「前」景,也有「錢」途。
翻譯來源STAT(2017.12.08)
+ read more

2017.12.26
衛生棉條安全嗎?
現年29歲的英國女性Lauren
Wasser在2012年使用特大號衛生棉條後感染了中毒性休克症候群,並因此將右腿截肢。為了避免憾事再次發生,她對法案進行倡議以督促國家健康署測試女性衛生用品的安全性。
中毒性休克症候群是一種高危險性的細菌感染,這種感染是由金黃色葡萄球菌或鏈球菌細菌侵入血液並產生危險的毒素所致。症狀通常以高燒開始並在幾小時內出現類流感症狀,包括肌肉疼痛、喉嚨痛、咳嗽、上吐下瀉、頭暈目眩等。
女性最可能因經期使用棉條、生產後或正在使用子宮帽而感染中毒性休克症候群。而因為它非常罕見又與其他疾病的症狀相似,所以可能會被誤診。
目前專家尚無法確定為何棉條會導致中毒性休克症候群,有一說認為與棉條長時間置於陰道內造成細菌滋生有關,另一說認為可能是棉條置入陰道時產生了傷口使細菌進入血液中造成感染。而Wasser表示,她有經常更換棉條。現在,右腳截肢後的Wasser,左腳沒有腳趾、腳跟,只有開放性傷口,因此,在不久的未來,她勢必要將左腿也截肢。
為了讓這種事不發生在其它女性身上,她決心推動立法來要求國家健康署對女性衛生用品進行研究以確保他們的安全性。該法案名為「羅賓丹尼爾森法案(Robin
Danielson
Act)」,以一名1998年死於中毒性休克症候群的女性命名。
台灣女人連線表示,該法案自1997年已經被提出了十次,但因未獲廣大迴響,故從未在全體眾議員面前投票。現在Wasse公開自己的親身經歷,希望能在媒體上發揮影響力,呼籲民眾一起推動法案。
編譯來源:Daily Mail(2017.12.19)、Healthline
+ read more
/20161201174246_afterpill.jpg)
2017.12.19
荷爾蒙避孕藥增加乳癌風險
丹麥一項長期且大型的研究發現,服用現代避孕藥配方的女性,和一些從未服用的女性相比較,得乳癌的風險增加了20%。
英國醫學期刊發表一項研究,作者Lina
Morch醫師用11年的時間收集近兩百萬件15-49歲丹麥女性的避孕資訊,研究發現現代新配方的避孕藥,不論是雌激素和黃體素的複方、只有黃體素或含黃體素的子宮環,都有乳癌的風險。
Morch醫師指出持續服用避孕藥5年以上,會增加得乳癌的風險。服用避孕藥不滿一年,則無風險。
1990年代,美國食品藥物管理局因為乳癌的風險,把高劑量的雌激素(estrogen)撤離市場。第一波避孕藥雌激素的劑量高達150微克,撤離市場的則是高於50微克以上。現金大部分藥丸含15-35微克的雌激素和黃體素(progestin,是一種合成黃體素),幫助調整經期。
美國癌症團體的策略主管Mia
Gaudet醫師表示,1990年代改變了避孕藥的配方,希望能夠減低乳癌的風險。從這個研究資料來看,並非如此。
但專家仍謹慎地認為,女性因服用避孕藥罹患乳癌的絶對風險仍然很低。主導英國艾伯丁大學研究團隊的Phil
Hannaford教授指出,避孕藥的小風險需要和它的益處相比較,除了預防懷孕、減輕經痛和月經過多,根據今年美國婦產科期刊的發表,避孕藥亦可以減低日後卵巢、子宮內膜和大腸直腸癌的風險。這些保護的好處,在女性停止服用後似乎仍持續30多年。
過去的研究也顯示,服用現今避孕藥所增加乳癌和子宮頸癌的風險,在停止服用後約5年後就會消失。
2012年女性健康期刊也指出避孕藥減低阿滋海默症(Alzheimer's
disease)的風險,在認知測驗中,服用避孕藥的女性得分比從未服用的人高。即使停止服用多年後,依然如此。
大部分女性在10多歲至30幾歲之間使用混合式的避孕藥,這個年齡層中,得乳癌的絶對風險非常低,乳癌大部分發生在40歲以上的女性。有些建議女性在40歲的時候改變其避孕方式,如ParaGard子宮環、
避孕海綿、殺精劑和保險套等,因那是乳癌整體風險開始增加的時候。
專家建議女性應和其醫師或婦科醫師討論避孕的選項,在開始或停止服用荷爾蒙前,先了解其益處和風險,充分掌握資訊後再決定。
編譯來源:Daily Mail(2017.12.12)
+ read more
/20170512165014_hormone.jpg)
2017.12.18
停經後女性「仍」應避免荷爾蒙替代療法
美國預防醫學權威機構再次表示,停經後婦女應該避免使用荷爾蒙替代療法(HRT)。
本月12日美國預防性服務專責組(American Preventive Services
Task
Force)發表報告,堅持原先的建議:已經停經的女性應該避免使用雌性荷爾蒙來預防骨質疏鬆症或糖尿病。
2012年專責組開始建議年停經後婦女停用荷爾蒙替代療法,每四年更新一次建議,以確保反映最新的醫學證據。
在其證據審查中,審議了18個臨床試驗的結果,其中包括4萬多名婦女。所有的證據表明,雌激素和黃體素組合治療會增加老年婦女罹患乳癌和心臟病的風險,而單用雌激素會增加中風、血栓和膽囊疾病的風險。
該諮詢建議涵蓋了所有荷爾蒙替代療法,亦即所有含有雌激素或雌激素/黃體素混合物的藥丸或貼片。
專家們總結表示,這些風險超過了荷爾蒙療法在預防骨質疏鬆和糖尿病方面的益處。
工作組主席Grossman醫師說:「基本上,我們得出的結論是服用荷爾蒙來預防慢性病沒有整體效益……是有一些好處,但我們相信這些潛在的好處被壞處蓋過,基本上沒有淨利益。」
然而,更年期婦女可以短期使用荷爾蒙替代療法治療熱潮紅和陰道乾燥等症狀。由於長期的健康風險,醫生們需要非常謹慎,通常會建議最短的時間內使用最小的劑量。
1960年代雌激素的荷爾蒙替代療法開始在市場行銷,它被吹捧為永遠保持女性魅力的一種方法。因會引起子宮內膜癌,而銷量大減。1980年代,開始發現一些潛在的好處,例如預防骨質疏鬆症。
2002年毀譽參半的婦女健康倡議(WHI)研究出來了,徹底地打擊了荷爾蒙替代法。專責組更新建議的審查包含了來自WHI研究的最新長期追蹤數據。
然而,明尼蘇達州Faubion醫師對工作組的建議有意見。Faubion醫師說:「我認為這個報告會驚嚇女性……即使那些有症狀,可以使用這種療法的人,也會因為害怕而避免使用,例如:並不適用於45歲(或以下)的早期或過早停經的婦女。如果她們不去使用,那麼會對這些女性健康產生實際上不良影響。」
編輯來源:Journal of the American Medical Association、Health
Day News(2017.12.12)
+ read more

2017.12.14
孕婦用藥劑量和一般人一樣嗎?
當身體在懷孕時遭逢巨大的改變,意味著女性服用的藥物劑量是有問題的,懷孕時藥物的使用就像是一個巨大的黑盒子。在台灣每年有20萬的女性生小孩,這些女性中有許多人在懷孕時會服用藥物,但對於懷孕婦女本身或是胎兒的發育是否有影響,其相關實驗卻少之又少。
因為懷孕將會對女性身體產生極大的改變,讓懷孕婦女使用標準劑量的藥物,就算是該藥物是安全的,也都可能沒有效用,例如:藥物的吸收可能會因為懷孕期間的孕吐而影響;懷孕期間,胃的消化速度會變慢,子宮會壓迫到消化系統。
當你服用藥物時,這些被服用的藥物是經過精密的設計,以特定的濃度在消化系統的某個特定點、特定時間被吸收完成,而懷孕可能會減緩整個速度,而使得藥物錯過了那個最佳吸收點。
但是為了保護胎兒,懷孕婦女常不會進入人體實驗,以致於無法瞭解及掌握懷孕婦女健康的需求。如何兼顧胎兒及孕婦的安全而進行孕婦的研究,是目前急迫的課題。
編譯來源:Stat News(2017.12.05)
+ read more