2018.08.17
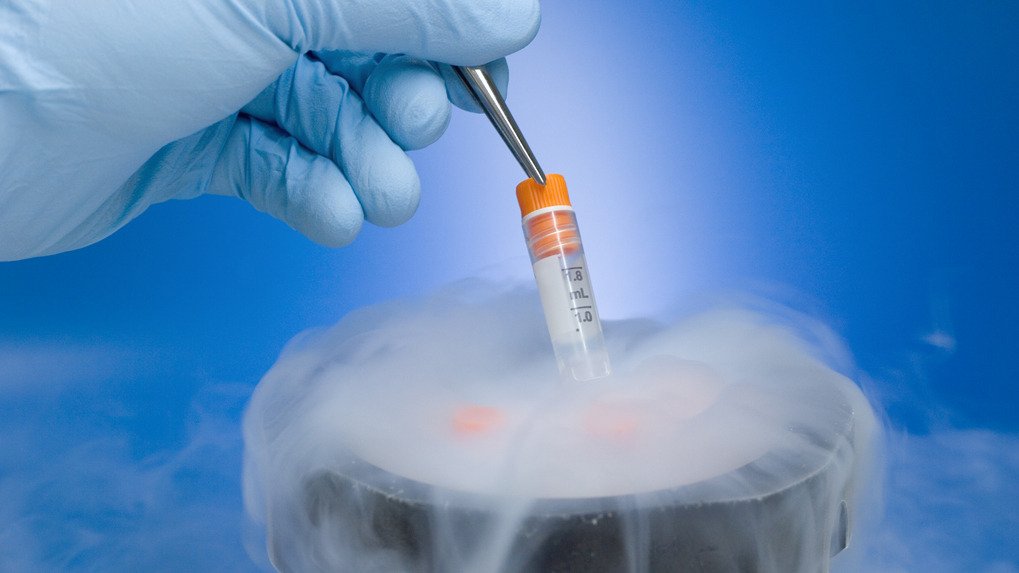
使用冷凍胚胎技術比較容易生女孩
一位在布拉格從事人生生殖的不孕症醫師Dr Renata
Huttelova表示:使用冷凍胚胎技術比較容易生下女孩。
如果從人口出生統計來看,51%為男性,女性則為49%,但如果是利用冷凍胚胎技術所生下的嬰兒,性別比例則剛好相反,看起來比率只是稍微改變,但確實可以看到生下女嬰的比例是稍微偏高。
在美國,育齡人口中約有11%的女性及9%的男性有不孕的問題;而在英國,每七對的夫妻就有一對有懷孕的困擾。
女性胚胎可能比較強壯
Dr Huttelova解釋:胚胎在冷凍及解凍過程中會失去一些細胞,而大部分會由其他細胞來接替。但男性胚胎對溫度的變化會比較敏感,這也是為什麼女性胚胎的存活率會比男性高的原因。
Dr Huttelova表示:我想其他的胚胎學家也會同意統計學上的差異,但我們要瞭解的是為何會有這樣的差異。對我來說,這個統計學上的性別差異雖然細微但是應該被注意,我們需要多個生殖中心的統計數字來確認這個事實。
編譯來源:Medical News Today(2018.08.03)
+ read more

2018.08.16
【活動宣傳】國家健康政策下的女性自主一從母乳哺育談...
為了促進母乳哺育,政府跟進世界衛生組織WHO的建議:將嬰兒奶粉的廣告立法加以管制、啟動「母嬰親善醫療院所」認證,並提供母乳哺育資訊,鼓勵「醫病共享決定」(SDM)。
母乳哺育是養育嬰兒最自然的方式,但,是不是最好方式?最適合的方式?應該由誰來決定?這是近年在英美各國浮現出的爭議議題。
在台灣,政府將WHO推動的「『嬰兒』友善醫院」,更名為「『母嬰』親善醫院」。許多醫院在攸關補助的誘因下,強力推動嬰兒友善相關措施,如:強迫母嬰同室、只給母奶哺餵的資訊等,讓疲憊的女性飽受壓力,失其「母」嬰親善的美意。
女性在決定嬰兒哺育方式時,常因為資訊不對等而感到混亂與挫折,例如:配方奶是否營養成分不足?是不健康的食物嗎?等。政府應提供女性完整的、非誘導的、有科學證據的嬰兒哺育資訊,而非為了達到政策的目標值,偏重母乳哺育的資訊,忽視難以或不願母乳哺育的女性的需求。
WHO的準則通常是全球性的,而各國的經濟背景、社會條件、環境資源不一,且人權觀念亦迥異。在採用普遍性的準則時,應有「因地/因人制宜」的考量。在母乳哺育的推動上,政府是否考量國情,尊重女性自主的選擇,並予以支持,社會應該一起來檢視!
【時間】2018年8月31日 (五) 19:30–21:30
【地點】Café Philo 慕哲咖啡館 地下沙龍
【地址】台北市紹興北街 3 號
B1(捷運板南線,善導寺站 6 號出口)
【主持】孫友聯│台灣勞工陣線秘書長、台灣健康人權行動協會理事長
【主講】黃淑英│台灣女人連線常務理事
【與談】詹佩蓉│護理師
【報名】https://goo.gl/forms/AMPtZywiCBUgfEUo1
+ read more

2018.08.16
精子健康藏在內褲裡!
不孕症影響全世界8-12%的夫妻,其中40-50%原因出在男性。目前已知吸煙、基因、性病史及大量飲酒會影響男性的生育能力,而最近新研究探討了不同類型的內褲對男性精子質量的影響。
該研究的主要作者是哈佛大學公共衛生學院的LidiaMínguez-Alarcón博士。Mínguez-Alarcón博士及其同事召募了656名18-56歲的男性,他們沒有輸精管切除史,並希望接受不孕症治療。
四角褲可以提高精子品質
研究人員請這群男性提供了精液和血液樣本,並用問卷的方式了解他們過去三個月內習慣穿的內褲類型,包括:四角褲(boxer
shorts)、三角褲(briefs)、比基尼等其他類型的緊身內褲。
53%的男性表示他們通常穿著四角褲。相較於穿其他類型內褲的男性,穿四角褲的男性精子濃度高出25%、精子總數多出17%、活躍的精子多出33%。
此外,經常穿四角褲的男性血清中促卵泡激素(FSH)濃度較低(少14%)。FSH促進精子的製造。穿其他類型內褲者其FSH濃度較高,可能是因為試圖彌補內褲造成睾丸的損傷,所以努力刺激較多的FSH的分泌。除了FSH,其他性激素及精子的DNA損傷方面沒有顯著差異。這個結果顯示,可能是與穿緊身內褲有關的精子濃度及數量上的損傷導致FSH水平改變。
即使考量了其他影響因子如BMI、運動量、泡溫泉的頻率、吸菸習慣等,這些差異依然成立。
選擇四角褲可以提高生育能力
Mínguez-Alarcón博士表示這項研究的一個重要優勢,在於能夠研究所穿內褲類型與睾丸功能指標(如性激素濃度和DNA損傷)之間的潛在關係。所有先前關於該主題的研究都缺少這些。
他們找到一種潛在的補償機制,當內褲類型使精子生成減少,身體會向下視丘發出信號,增加促性腺激素的分泌。促性腺激素是一種作用於睾丸的激素,可以通過增加FSH水平反映出來。 這表明身體正試圖增加精子。
然而,研究團隊提醒這個假設需要通過進一步的研究來確認。此外,正如作者所提到的,結果不能推及到所有男性,因為研究參與者已經在尋求治療不孕症。最後,該研究發現了緊身內褲與FSH水平之間存在相關性,並非因果關係。即便如此,該研究仍然指出內褲類型是不孕症潛在的可改變的風險因子。Mínguez-Alarcón博士表示,由於男性可以改變他們穿的內衣類型,這些結果可能有助於改善男性的睾丸功能。
編譯來源:Medical News Today(2018.08.09)、Eurekalert(2018.08.08)
+ read more
/RU486.jpg)
2018.08.15
英國醫團呼籲允許女性在家人工流產
2017年10月蘇格蘭成為英國境內允許女性在家服用人工流產藥的國家,2018年6月威爾士也通過了修法內容。7月初,英國「皇家婦產科學院」、「性與生殖健康學院」等單位呼籲英國衛生部長傑里米‧亨特跟進。
目前,希望人工流產的英國女性必須在診所或醫院裡在護士監督下服用兩種藥片,但是這經常導致女性在回家途中面臨痙攣或出血,有時發生在公共交通過程中。
蘇格蘭和威爾士最近修改了法律,允許女性在家中服用第二種藥丸。而英國有兩個醫療機構與人工流產照護提供者聯手敦促英國衛生部長傑里米‧亨特也這樣做。對此,支持胎兒生命的人們聲稱這種修法類似於許可「人工流產DIY」或「在暗巷人工流產」。
提出呼籲的團體來自「皇家婦產科學院」、「性與生殖健康學院」和英國「人工流產護理協會」。他們要求衛生部長傑里米‧亨特給予女性同理、尊重與尊嚴。他們表示政府沒有理由不採取行動,除非目的是懲罰合法接受人工流產的女性。
皇家婦產科學院主席Lesley
Regan教授說表示,女性必須在第二次服藥時來診所,經常成為女性獲得安全、有規範的人工流產護理的障礙,並且在醫學上是不必要的,還會產生大量的國家健康照護的費用。許多女性在由診所回家途中也會遇到出血和痙攣的痛苦和尷尬。
但是,「未出生兒童保護協會」安東尼麥卡錫博士說表示,醫務人員急於與人工流產行業聯手背叛婦女及其未出生的嬰兒,這是可恥的。藥物人工流產不僅對身體非常痛苦,而且有時會導致女性流血至死。該協會已經對蘇格蘭政府的政策提起司法審查(judicial
review),確認其合法性,將在幾週內作出判決。
「皇家婦產科學院」及「性與生殖健康學院」共有21,000名醫生和護士,他們指出,如果婦女面臨胎兒在懷孕期間不再生長,但身體並沒有自然地排出胎兒,他們已經被允許在家中服用第二顆藥丸。面對英國醫療團體的呼籲,英國衛生部發言人表示,他們會繼續追蹤相關證據,並會等待蘇格蘭司法審查的結果。
編譯來源:
* Daily Mail(2018.07.10)
* RCOG/FSRH statement on taking misoprostol at home(2018.06.29)
* Anti-abortion charity launches action to stop home
abortions(2018.01.07)
+ read more

2018.08.13
流產並不罕見 比活產更常見!
視流產為罕見的是錯誤的,流產比生出嬰兒更常見。這是因為卵子中致命的基因異常導致它們不能成長。多數的流產發生在懷孕的早期,女性常常渾然不覺。
對於懷抱希望的父母而言,流產可能讓人非常沮喪,不過即使是20多歲的女性也大約只有一半的機會讓受精卵發育成為嬰兒。隨著女性年齡的增長,流產與活產的比值上升,40歲以上的女性平均30多例流產才有1例活產嬰兒。
進化生物學家威廉‧賴斯(William
Rice)研究過去的資料與文獻,比較流產頻率與出生嬰兒的數量。賴斯表示,流產確實是女性一生中受孕最常見的結果。大多數受精卵實際上從未成長為嬰兒。這不是一種異常,這是常態。即使20多歲的女性也一樣會流產。
人類生殖是一個低效率的過程
大多數自然流產的原因是基因異常。有些卵子的DNA即使被破壞或不夠健康仍然會受精。而流產與活產的比例取決於女性的生活時間和地點。賴斯教授舉了19世紀美國的丹麥婦女和摩門教徒的例子。
丹麥婦女可以免費獲得節育的資源,並可在12週內進行人工流產,他們平均有1.7個孩子、2.1次自然流產和0.4次人工流產。19世紀美國的摩門教女性沒有節育,平均每個人有8個孩子,一生中有16.8次自然流產。
蘇格蘭艾伯丁大學的Sohinee
Bhattacharya教授表示,人類生殖是一個非常低效的過程。
自然流產協會主任Ruth
Atik認為,如果有更多關於這方面的教育將非常有幫助,人們將能了解到懷孕需要時間,並且許多懷孕以流產告終。畢竟,自然流產通常會讓女性及其伴侶感到震驚及沮喪。
編譯來源:Daily Mail(20180801)
+ read more
/20160429172218_Aspirin-1200x600.jpg)
2018.08.10
止孕吐藥─沙利竇邁─60年未解之謎大解密!
科學家們終於發現了為什麼過去常用於快速治療孕吐的藥物—沙利竇邁(Thalidomide)—會導致成千上萬嬰兒出生時出現嚴重缺陷。
沙利竇邁曾經是一個家喻戶曉的名字,但在1950-60年代許多婦女在服用該藥後流產或生下了四肢缺失或畸形的嬰兒。幾十年來,沒有人知道為什麼沙利竇邁會導致嬰兒四肢缺陷。
1980年代這種藥物後來被重新用於治療某些癌症、麻風病和狼瘡,而最近科學家們發現這種藥物會干擾轉錄蛋白(transcription
proteins),這些轉錄蛋白可以關閉對肢體發育至關重要的基因,導致嬰兒四肢缺陷。這個發現讓科學家有重新研發此藥物用於其他治療的可能。
沙利竇邁事件
沙利竇邁於1957年首次出現在德國西部,它被用於治療焦慮、失眠、胃部不適和緊張。此藥後來也很快就用於治療孕吐,尤其是噁心,並成為了非處方藥物。不過,沙利竇邁的危險很快地就被發現。
當這種藥物在西德被廣泛服用後,就有5,000到7,000名嬰兒出生時患有畸形的腿和手臂,這種症狀稱為海豹肢症(phocomelia)。有些人沒有胳膊或腿、肢體極短、手部或腳部畸形或者身體部位未發育完全以致於看起來像是腳蹼。
世界各地約有10萬名嬰兒在出生時有同樣的病情。西德嬰兒佔了40%,其他國家存活的的嬰兒則佔了50%。 在英國,在1957年至1960年代初期,出生了2000名所謂的沙利竇邁嬰兒。成千上萬的婦女在1950年代末和1960年代初期流產,這種現像也歸因於這種藥物。
到1962年,藥物引起的恐怖事件廣為人知,並開始從貨架上消失。 美國食藥局的Frances
Oldham
Kelsey曾監督沙利竇邁的病例並將其從市場上撤下,後來被譽為女英雄。儘管如此,該藥物的美國製造商Richardson-Merrell仍設法將樣品突破Kelsey的監管,以進行藥物測試。 經銷商申請六次,但由於沒有充分證明其有效和安全,因此被拒絕。
老藥新用
雖然沙利竇邁被禁止治療孕吐,醫生們發現它對治療麻風病有一定的效果,並且在1980年代重新用於治療叫做多發性骨髓瘤的癌症,阻止血管增生來防止腫瘤發展。
這一發現使沙利竇邁重獲新機,這表示它可以成為抗癌的有力工具,但其神秘而令人毛骨悚然的副作用—先天四肢缺陷仍然是使用和開發更多相關藥物的障礙。
近年來,Dana Farber癌症研究所的Eric
Fischer博士實驗室的研究人員試圖開始清除這一障礙。他們擴展了以前的工作,發現了沙利竇邁對遺傳物質的確切作用。
在台灣,目前沙利竇邁被核准用於治療多發性骨髓瘤、痲瘋性結節性紅斑或作為抗癌藥的原料。近來國家衛生研究院曾研究此藥對肝癌的治療效果,但目前尚未有結論。
沙利竇邁導致四肢缺陷的原因
Fischer博士和哈佛大學科學家等人發現,沙利竇邁損害了會控制某些基因表達的蛋白質,包括SALL4,一種對妊娠期間嬰兒四肢發展很重要的基因。他們找到有SALL4基因缺陷的人,發現沒有服用沙利竇邁但有SALL4基因缺陷的人,他們的缺陷與沙利竇邁嬰兒極為相似。
Fischer博士表示,了解這些將有助於更好地了解沙利竇邁如何影響多種基因,並可能為新的藥物使用方法鋪路。 科學家們知道沙利竇邁導致出生缺陷的部分原因,他們可以重新配製一種類似的藥物,它具有相同的抗癌作用,而不會產生有害影響。
Fischer博士的實驗室由美國國家衛生研究院(NIH)、達蒙‧魯尼恩癌症研究基金會、諾華製藥公司(Novartis)等機構投資了大量資金,用於開發新的治療策略。這些策略與沙利竇邁的作用機制相同,稱之為「標靶蛋白質降解」。目前他們正在了解與開發沙利竇邁相關藥物。
編譯來源:
* Daily Mail(20180803)
* _Thalidomide promotes degradation of SALL4, a transcription factor
implicated in Duane Radial Ray Syndrome. eLife 2018;7:e38430 DOI:
10.7554/eLife.38430_
+ read more