性與情慾
性/情慾
安全性行為
避孕
性傳染病
其他性與情慾
生育健康
月經
懷孕/生產
嬰兒哺育
不孕/人工生殖
流產/人工流產
更年期
其他生育健康
慢性疾病
肥胖
心血管疾病
骨質疏鬆
糖尿病
紅斑性狼瘡
失智症
其他慢性疾病
癌症
乳癌
子宮頸癌/HPV疫苗
卵巢癌
肺癌
其他癌症
心理健康
憂鬱症
情感關係
性別氣質/認同
其他心理健康
瘦身美容
身體意象
醫學美容
瘦身
美容
其他瘦身美容
生活飲食
運動
飲食
其他生活飲食
LGBT+
更多重要健康議題
用藥安全
醫病關係/倫理
健康政策
妨害性自主
武漢肺炎
其他更多重要健康議題

2019.05.25
令人驚訝的懷孕婦女致死原因
美國CDC分析了2011-2015年與懷孕相關的死亡國家資料以及2013-2017年13州母親死亡率的資料,該研究報告結果於2019年5月公布。
令人驚訝的是,美國CDC報告顯示:大多數懷孕婦女的死亡都是可以預防的。
懷孕/產婦女的死因
根據美國CDC的報告顯示,每年約有700位的女性會因與懷孕相關的原因而死亡,而5分之3是可以預防的。這些死亡的女性有31%是在懷孕階段;36%是在生產時或是生產後的一個星期內死亡;而有33%的婦女是在產後一年死亡。
心臟病以及中風致死大約佔所有與懷孕相關的死亡數的3分之1,其他原因包括感染、嚴重失血。
CDC國家心臟病預防及健康促進中心生殖健康部主任Dr.
Barfield表示:「我們最新的分析強調有品質的服務的可近性、風險意識以及早期診斷。這同時也是未來預防與懷孕相關死亡的最重要機會」。
Dr.
Barfield表示,不只在懷孕時期,也包括在生產後一年內,藉由識別並回應警示標記,我們可以拯救生命。
美國CDC依據時間軸指出了普遍的死因:
1.
產科緊急事件,例如在生產時的嚴重出血導致大多數的死亡。
2.
生產後一個星期,新手媽媽通常會因高血壓、感染以及嚴重失血而死亡。
3.
生產後一年因心臟肌肉無力(心肌病變)導致大多數的死亡。
而這些死亡原因與孕期照護有關聯。在一些案例中,女性死亡是因為缺乏好的健康照護,導致她們延遲或錯失關鍵性的醫學診斷。女性與她們的醫療提供者也缺乏對於有風險懷孕的警訊知識。
因此,美國CDC提出以下建議:
1.
醫療提供者應提供更好的協助,幫助病人管理心血管狀況並且教導她們識別警訊。
2.
醫院及健康體系可以協調提供者間的努力,並支持促進孕期及產後的照護的努力。
3.
政府及社區可以發展相關政策,提升照護的可近性,並確保高風險女性可以在受過特別訓練及有設備完善的醫院生產。
婦產科醫學會更新心/血管照護指引
在美國CDC發表研究報告後,美國婦產科醫學會在心臟病的篩檢、診斷及管理上更新指引。領導新指引修正的Dr.Holier表示:新指引清楚地說明正常懷孕的一般現象以及有潛在心血管疾病風險的不正常懷孕及症兆。作為醫師,我們需要清楚地分辨兩者,以提升母親的產後結果。
造成母體死亡的一般心臟病危險因子,主要來自於年齡、妊娠高血壓以及肥胖。依據CDC的研究報告,比較與懷孕相關的死亡率,黑人女性以及美國印地安/阿拉斯加原住民女性是白人女性的3.4倍,因此,新指引特別將種族偏見以及種族主義列為主要因子之一。
新的指引建議,所有的懷孕婦女都應該做篩檢,而有高風險的懷孕婦女需要作進一步的評估及轉診。
懷孕是一個自然的壓力測試,因為在懷孕期間,心血管系統會遭遇巨大的變化以維持血量的巨大增加。這也是為何在事先發現危險因子是重要的。如此,懷孕婦女的照護才能獲得適當管理,產婦以及醫療提供者才能共同發展一份詳細的生產計劃。
依據指引,中度以及高風險心臟病孕婦在懷孕過程、分娩以及產後應該在醫學中心被照護,因為醫學中心可以提供較高層次的照護,不同科醫師可以相互合作—特別是婦產科及心血管科醫師的合作是至關重要。
源自於心臟病的死亡風險會在婦女生產後的一年內達到最高,因此,有高血壓的婦女應在生產後的10天內拜訪家醫科醫師或是心血管科醫師;有心臟病或是相關疾病者則應在產後14天內拜訪家醫科醫師或是心血管科醫師。
Dr.Holier表示:對這些女性來說,有一個長期照護的計畫是相當重要的。因此,我們建議,這些女性在產後三個月內應該與醫師討論後續的共同照護計畫及未來懷孕的計畫。
編譯來源:Health Day(2019.05.06)、Daily Mail(2019.05.06)
+ read more
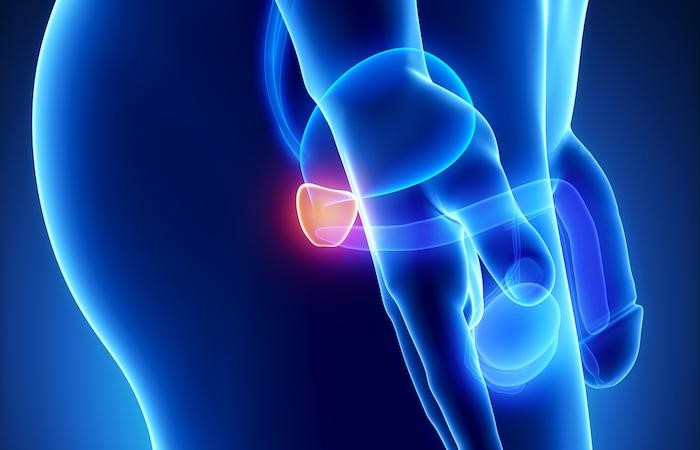
2019.05.24
攝護腺肥大藥物恐延遲癌症診斷
一項新的研究發現,服用攝護腺肥大藥物的男性若罹患了攝護腺癌可能晚兩年才被診斷出來,並且確診時已是晚期癌症的可能性是沒有服藥者的兩倍。
治療攝護腺肥大的藥物,如波斯卡(Proscar)和適尿通軟膠囊(Avodart),會降低一種由攝護腺產生的蛋白質PSA的水平,這是醫生監測男性是否罹患攝護腺癌的標記。
如果醫生未意識到這種藥物會引起PSA降低,他們可能因為PSA沒有上升到足以判定罹癌的門檻而錯過了早期癌症。而研究也發現,這種情況似乎經常發生。
藥物遮掩了PSA
研究追蹤了81,000名罹患攝護腺癌的男性,發現服用攝護腺肥大藥物的人,其癌症是在第一次PSA水平升高後3.6年才被診斷出來,沒有服藥者則為1.4年。
此外,只有29%的服藥者在首次PSA水平升高的兩年內接受了攝護腺組織切片,沒有服藥者則為59%。
這意味著許多攝護腺癌發展到晚期才被發現。25%的服藥者被診斷出晚期攝護腺癌,未服藥者為17%。而其中一些癌症是轉移性的,7%的服藥者癌症已轉移,未服藥者則為3%。
研究結果點出醫療團隊和患者需要認識到攝護腺肥大藥物可能抑制PSA水平。研究作者認為需要有明確的指引,以幫助許多服藥的男性得到更好的照護。而男性也不應放棄PSA檢測,它仍然是篩檢攝護腺癌的有效工具,只要有將攝護腺肥大藥物的影響納入考量。
編譯來源:
* Health Day(2019.05.06)
* Sarkar RR, Parsons JK, Bryant AK, et al. Association of Treatment
With 5α-Reductase Inhibitors With Time to Diagnosis and Mortality in
Prostate Cancer. JAMA Intern Med. Published online May 06, 2019.
+ read more
/20170504093119_DRUGS.jpg)
2019.05.23
製藥產業與藥品改革者的口水戰
藥品改革者指責製藥業利用「藥品研發」當成藥品昂貴的藉口,事實上,根據一項研究指出,製藥廠在2017年花了大約僅花了22%的營收在研發部門。
這項新研究由藥品定價改革的倡導者「永續處方價格聯盟」(簡稱CSRxP)(註一)委託,該聯盟的組成包括藥品中盤商、醫院和保險公司。根據2017年美國10家最大製藥公司向證券交易委員會的財報分析,
這些公司的營收超過一半是來自處方藥。研發佔營收比例平均為22%,Celgene最多(45.49%),而
Gilead 則最低(14.3 %)。
儘管藥商一再堅持研究新療法就是藥價高的原因,這項研究證明製藥廠並沒有將足夠的營收用於新療法的研發。「永續處方價格聯盟」認為這是藥商的「說詞」。
美國藥品與製造商協會發言人
Campbell表示:「他們批評我們在研發上僅花費22%是荒謬的,因為製藥廠在研發方面的投入佔銷售額的百分比高於所有其他製造業」(註二)。
這顯示在藥物開發上缺乏共識。越來越多的政策制定者關注到這個問題,他們正致力於降低藥物價格的雙贏解決方案。
儘管CSRxP
對於製藥廠花22%的營收在研發很有意見,但多項研究顯示,製藥業比起其他著重在研發部門的行業超支,例如:科技業。由美國藥品與製造商協會委託進行
的2015年研究發現,製藥業在研發上的投入比任何其他高科技行業都要多。
數據分析Craft公司在最近的一項研究還發現,醫療照護行業的營收投入研發的比例高於其他任何行業,然而其中大部分是由製藥公司推動的。
2017年製藥廠收入平均有18%的利潤。三家製藥公司Biogen,
Gilead和Pfizer在2017年的利潤都高於平均。CSRxP稱Pfizer,為「最嚴重的違規者」,並指出該公司當年的營收用於研發14.6%,而利潤高達40.6%。輝瑞的發言人指出,這是由於稅制的改變,經過調整後,公司的利潤事實上只接近20%。
CSRxP的另一份前所未有的研究,估計製藥廠在銷售和行銷方面的花費。他們發現,10家美國製藥廠在2017年的廣告和行銷總額上花費了475億美元。平均而言,2017年製藥廠將營收的19%用於廣告和行銷。AstraZeneca為該年度此類最大花費者,廣告和行銷佔營收的33%。
美國藥品與製造商協會的Campbell批評CSRxP提供的數據誇大。她指出最近的一項研究,製藥業在2016年的行銷和廣告上花費為299億美元。
台灣女人連線表示,製藥業與一般科技業的研發部門最大的不同是製藥業的商品與人的生命及健康有直接相關,在研發製作時必須相當謹慎,成本較高,例如一個藥品的製程還需人體試驗及監測等等,因而投入的比例金額高於科技業,應該是必要的。
註一:永續處方價格聯盟(CSRxP)
是一個由醫生、護士、醫院、消費者、健康計劃、藥品福利管理、藥劑師和企業專家組成的聯盟,專門針對病人、製藥廠兩方以及市場需求,來降低美國藥品價格的解決方案。
註二:互聯網公司在研發支出方面相當接近製藥公司,微軟和google
在研發方面的銷售約佔營收的12
%。但是,其他科技行業公司通常不會達到這種支出水平。如蘋果公司,在研發的花費少於營收的3
%,而IBM只比蘋果高一點點。(來源:Invertopia)
編譯來源:STAT(2019.05.14)
+ read more

2019.05.22
心臟病是癌症患者的主要死因
近幾年因為醫學發展,癌症患者的存活率上升,但這些抗癌療法或手術也可能提高心血管疾病風險。最近一份研究分析了600多萬美國癌症患者的資料,發現心臟病是僅次於肺癌的死亡原因。
在死於心臟疾病的癌症患者中男性佔60%,而在年齡分布上70歲以上者死亡率較高。死於心臟病的癌症患者最常見的原位癌分別為:前列腺癌(22.1%)、結腸癌(15.3%)、乳癌(12%)、肺癌(9.6%)、膀胱癌(7.4%)。膀胱癌的心臟病死亡率最高(8.4%)。有53.4%接受手術。
而預測癌症患者死於心臟病的因子包括:男性、診斷時已屆高齡、接受手術、罹患原位癌乳癌及肺癌。
研究結論指出,癌症患者的心臟病發生率和死亡率皆高。在提供高齡癌症患者積極的根治性手術或化療時應謹慎為之。此外,新興的「心臟-腫瘤科跨科別照護服務」也需要持續進步。而為了辨識高風險群體,未來需有更多研究進一步了解。
研究所分析資料取自美國國家癌症機構的研究計畫「監測、流行病學和最終結果(SEER)」。他們分析了1998
-
2014年所有癌症患者(不包括皮膚癌)的記錄,共納入6,154,298名患者的資料。SEER所收集的資料涵蓋約34.6%的美國人口。
編譯來源:MedPage Today(2019.04.29)
+ read more

2019.05.21
壯陽產品多未證實有效!
隨著男性年齡增長,有勃起功能障礙的人越多。最近一項研究指出,在網路上銷售的「壯陽補充品」幾乎沒有科學證明它們起作用。並且絕大多數對商品的正面評價可能不是來自真正的客戶。
科學家表示,人們應該對網路正面評價或市場營銷策略有所警覺,食藥管理局核准的藥物,如:威而鋼(Viagra)、犀利士(Cialis)、樂威壯(Levitra)及Spedra(台灣尚未許可)等醫療方法可能會是比較好的選擇。
研究在2018年9月檢視了「亞馬遜」零售網站上6種最受歡迎的「壯陽補充品」,包括:NutraChamps的韓國人參、Natural
Subsistence的含蜂王漿Leyzene、Zhou
Nutrition的角質山羊雜草補充劑和Boost Elite、Havasu
Nutrition的L精氨酸及eSupplements 的IncrediBULL。
這些產品中有21種成分,其中只有4種被證明可以提高勃起的強度和頻率,包括:「人參」、「L精氨酸」、草藥「蒺藜(Tribulus
Terrestris)」和「瑪卡根(Maca)」。其他17種活性成分從未被證明可以改善勃起障礙。
此外,「壯陽補充劑」網頁上的消費者評論主要是稱讚產品功效,但這些評論近一半是不值得信賴的。當過濾掉不值得信賴的評論時,聲稱產品有效的數量就大大減少。
研究怎麼做的
研究人員從科學研究資料庫搜索了21種成分對勃起功能障礙的影響,共收集了413項研究,其中有69項是人體試驗。
編譯來源:Daily Mail(2019.05.14)
+ read more

2019.05.20
#Me Too倡議活動難以撼動醫療領域
自從2017年,#Me
Too倡議活動如星火燎原般地席捲國際社會,撼動了政治、學術、商業、演藝、慈善界等。這些活動讓人們看到性騷擾、性暴力的普遍性及嚴重性。
不過,雖然許多領域的性別平等議題獲得改善,但醫學領域仍然存在根深蒂固的性別不平等。例如:男女醫師的薪資差距雖然三年來首次變小,但女醫師仍比男醫師平均少了90,490美元;女醫師在進修、獲得國家研究補助、發表研究及進行臨床試驗等方面與男醫師仍有落差;或者女醫師在日常工作中經常被視為護士等非醫師的醫事人員。
2018年3月一間美國製藥市調公司利用其技術平台詢問女醫師:「身為一名女醫師是什麼感覺?」,並在2019年3月問了同樣的問題且多加了一個問題,特別提到了#Me
Too的影響。
#ME TOO一年,身為女醫師的感受有何變化?
結果顯示,女醫師的工作生活中有三種負面經驗在一年中增加了三倍甚至四倍,分別為:女醫師比男醫師容易被視為非專業人員;被歧視;在被男性主宰的職場中工作。
認為女醫師比男醫師容易被視為非專業人員的人,一年間增加了26%(2018年為10%)。具體的例子如:患者和同事不斷評論女醫師的外表;受訓中要面對來自年長男醫師的注視、評價及偏見;或者是雖然女醫師以姓氏向患者自我介紹,但患者會以名字稱呼女醫師(男醫師少有這種經驗)等。
而認為醫學領域是由男性主宰的女醫師,一年增加了11%(2018年為4%)。例如:一位受訪者表示自己是醫院中唯二女性外科醫師中唯一全職的,而男女醫師的休息室相連且無遮蔽,因此女醫師很難自在地休息。
此外,連續兩年的調查中只有約20%的受訪者表示身為女醫師的感受是完全正面的。不到10%認為其經驗與性別無關,亦即他們的經驗與男醫師並無二致。
#ME TOO倡議活動是否影響了醫學領域?
2019年的調查顯示66%的女醫師認為#MeToo倡議活動並未改變其工作上的行為;近20%的女醫師表示,倡議活動給予他們「遏制」騷擾的力量,而不是忍受性別歧視;而8%表示變得更加意識到在過去女醫生必須付出多少心血才能讓今天的女醫師在醫學上被認真對待。
完成這份調查的公司執行長表示,調查的結果最有希望的是許多人不再對問題置之不理,而已經開始在三個方面採取行動以求改變,這將改善下一代女性在醫學領域的經驗。這三個方面分別為:
* 成立非營利組織
一些受訪者成立了非營利組織,以幫助女醫生取得突破,這也將直接影響對患者的照護品質。例如:組織Brave
Enough鼓勵女性擔任領導者,特別是女醫師;組織Time's
Up
Healthcare致力於提供醫學領域中的女性公平、安全和有尊嚴的工作。
* 督導
部分受訪者提供了督導方案,例如拉丁美洲督導小組,鼓勵女性不要害怕走上醫學的道路。
* 重新建構社會的性別期待
男醫生很少需要提醒患者或工作人員他們是醫生,女醫生卻經常不得不這樣做,並且經常要處理他人對其外觀和吸引力的不恰當評論。面對這個問題,已經有女醫師開始進行公開討論。
此外,美國醫學會成立了「會員改變醫學倡議活動」,其中包含了關注女醫師的經驗。當女性佔醫療從業者75%(36%為醫師),而職業倦怠正讓有才華的員工離職之際,醫療領域關注女性的需求,培育最好的從業者實刻不容緩。
醫療領域的領導者需要特別關注整個團隊,特別是女性的工作經驗,並在他們的資源消耗殆盡前解決問題。
台灣女人連線表示,雖然#Me
Too倡議活動對女性醫師的工作環境及條件沒有太大影響,但是有更多女性的性別意識因此提升,有助於未來進一步改善女性在醫學領域的經驗。
編譯來源:STAT(2019.05.01)
+ read more