性與情慾
性/情慾
安全性行為
避孕
性傳染病
其他性與情慾
生育健康
月經
懷孕/生產
嬰兒哺育
不孕/人工生殖
流產/人工流產
更年期
其他生育健康
慢性疾病
肥胖
心血管疾病
骨質疏鬆
糖尿病
紅斑性狼瘡
失智症
其他慢性疾病
癌症
乳癌
子宮頸癌/HPV疫苗
卵巢癌
肺癌
其他癌症
心理健康
憂鬱症
情感關係
性別氣質/認同
其他心理健康
瘦身美容
身體意象
醫學美容
瘦身
美容
其他瘦身美容
生活飲食
運動
飲食
其他生活飲食
LGBT+
更多重要健康議題
用藥安全
醫病關係/倫理
健康政策
妨害性自主
武漢肺炎
其他更多重要健康議題

2024.01.31
佛羅里達州立法者限制兒童使用社群媒體
在美國,繼去年3月猶它州的禁令,佛羅里達州眾議院在今年一月也批准了一項旨在禁止
16
歲及以下兒童使用社交媒體平台的法案,此前幾個州也採取了類似行動,限制青少年面臨的網路風險。
該措施要求社交媒體平台終止任何17歲以下人士的帳戶,並使用第三方驗證系統篩選未成年人。
還要求公司永久刪除從被終止的帳戶中收集的個人信息,並允許父母對那些未能這樣做的人提起民事訴訟。
該法案以106比13的兩黨投票獲得通過。現已提交佛羅里達州參議院審議。
佛羅里達州眾議院議長Paul
Renner說:「我們必須解決社交媒體平台對我們孩子的發展和福祉造成的有害影響。」
「佛羅里達州有令人信服的國家利益和義務來保護我們的孩子、他們的心理健康和他們的童年。」
贊成VS反對
支持者表示,這項措施對於保護兒童免受憂鬱、焦慮和其他心理健康問題是必要的,他們認為這些問題與過度使用社群媒體有關,批評者稱社群媒體的成癮性使兒童特別容易受到傷害。
反對者認為該法案太過分了,有些人敦促減少限制性措施,例如讓父母選擇允許或不允許孩子使用社群媒體。
META,Instagram和Facebook的母公司反對這項通常被稱為HB1的立法,稱這將限制家長的自由裁量權並引發資料隱私問題。
社交平台的定義
佛羅里達州的措施並沒有指明任何網路公司的名稱。它將社交媒體平台定義為一個線上論壇,透過讓帳戶持有者創建用戶個人資料、然後上傳內容或查看其他用戶的內容或活動並與他們互動或追蹤他們來追蹤帳戶持有者的活動。
該法案強調的定義社交媒體功能包括「令人上癮、有害或欺騙性的設計功能」,或誘導「過度或強迫性需要使用或參與」該平台的功能。
但該措施排除了主要功能是電子郵件、訊息或簡訊的網站和應用程序,以及串流媒體服務、新聞、體育和娛樂網站,以及線上購物、遊戲和學術網站。
兒少的保護立法
根據為佛羅里達州法案準備的立法分析,猶他州於2023年3月成為美國第一個通過規範兒童使用社交媒體的法律的州,阿肯色州、路易斯安那州、俄亥俄州和德克薩斯州等其他州緊隨其後。
報告稱,其他許多州也在考慮類似的規定。
分析補充稱,2015年歐盟通過了一項法律,要求兒童使用社群媒體必須得到父母的同意。
編譯來源:Reuters(2024.01.31)
+ read more

2024.01.30
骨質疏鬆提高憂鬱症風險!
根據最近一項研究,骨質疏鬆是憂鬱症的獨立危險因子。
研究共納入11,603名成年人,52.3%為男性、平均年齡為64.6±9.4歲。其中,5.2%被診斷為骨質疏鬆症。
結果顯示,與沒有罹患骨質疏鬆症者相比,骨質疏鬆症患者出現憂鬱症狀的可能性高出1.73倍,出現可能憂鬱症的可能性高出1.91倍。
研究人員指出,許多骨質疏鬆症患者會因為害怕跌倒或骨折而避免中等至劇烈的體力活動。然而,缺乏體力活動、慢性疼痛和骨折風險會大大限制老年人的社交活動,使他們面臨心理健康問題的風險,有必要評估和照顧患有骨質疏鬆症的老年人的心理健康,以改善他們的生活品質並減輕疾病負擔。
全球骨質疏鬆盛行率正在上升。根據美國疾病管制與預防中心的數據,50歲以上成年人的骨質疏鬆症年齡調整盛行率為12.5%,其中女性比男性更受影響,女性為19.6%,男性為4.4%。在台灣,根據「2013-2016年國民營養健康狀況變遷調查」,50歲以上民眾中12%的女性有骨質疏鬆,男性則為6.2%,且隨著年齡增加而增加,並在65歲開始驟增。
研究如何進行
然而,我們並不清楚患有骨質疏鬆的人是否比未罹患者有更高的憂鬱症風險。
為了評估骨質疏鬆症患者罹患憂鬱症的風險是否較高,作者使用了2005-2006年、2007-2008年、2009-2010年、2013-2014年和2017-2020年美國國家健康營養調查(NHANES)的數據。
骨質疏鬆症的診斷是透過雙能量X光吸光式測定儀,測量髖部股骨頸的密度。憂鬱症則透過健康問卷進行評估。
結果顯示,與沒有罹患骨質疏鬆症者相比,骨質疏鬆症患者出現憂鬱症狀的可能性高出1.73倍,出現可能憂鬱症的可能性高出1.91倍。
這項研究的結果強調需要在臨床和初級衛生保健中評估骨質疏鬆症患者的心理健康狀況。
編譯來源:Clinical Advisor(2024.1.19)、Public Health.(2024.1)
+ read more
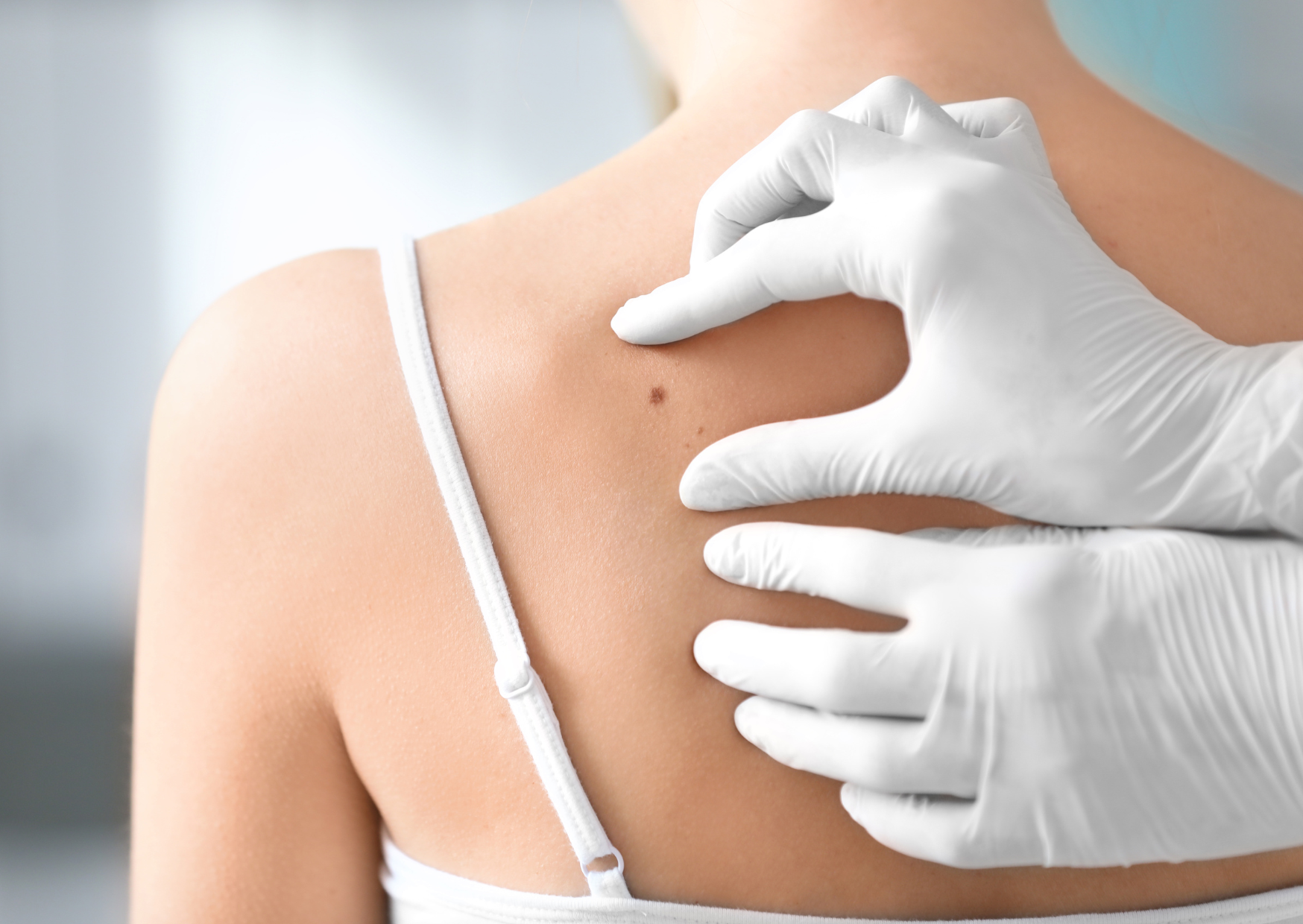
2024.01.26
你身上的痣是良性的?還是惡性?
安德魯王子64歲的前妻約克郡女公爵 Sara Ferguson
在她乳癌手術幾個月後,在重建手術同時也割除幾個痣。其中一個被診斷是惡性黑色素瘤。
惡性黑色素瘤是英國第五個最普遍的癌症,她呼籲粉絲們要勤加檢視他們的痣。
每年大約有
16,000個英國人診斷出黑色素瘤。通常是由於暴露在太陽和人造日曬床的紫外線。
黑色素瘤可能是一個新的痣,也可以是在一個本來就有的痣。
診斷痣是否惡性的ABCDE:
A (ASYMMETRICAL) - 不對稱
正常的痣通常呈圓形、邊緣平滑。黑色素瘤的早期症狀是不均衡或不規則的形狀。根據國家衛生部,通常有兩個不同形狀的半邊,和不平衡的邊緣。
如果有一個痣特別突出,和其他的痣不同,建議要諮詢醫師。
B (BORDER) - 邊界不規則
英國癌症研究中心machmillan指出一般的痣通常有一個清楚平滑的邊界,而黑色素瘤比較可能有不規則、模糊或參差不齊的邊界,可以出現在身體的任何部位。黑色素瘤在男人最常見的地方是背部,而女人則是在腿部。
C (COLOUR) - 顏色不單一
Macmillan 說有不同色調和顏色的痣可能是黑色素瘤。
正常的痣通常只有棕色的色調。黑色素瘤有不同色調,混合了棕色、黑色到紅色、粉紅、白色,甚至是淡藍。
淺色皮膚或淺色頭髮的一些人,她們的黑色素瘤是紅和粉紅色,非棕色,稱非黑色素瘤,和其他黑色素瘤相比,較稀有。
D (DIAMETER) - 範圍大
痣一般的尺寸只有鉛筆尾端大小,或更小。如果你看到一個痣寛大於
6 毫米,可能是黑色素瘤。
Macmillan說有許多痣的人,包括超過
5毫米,有可能已經經年累月都不變。建議有許多或更大痣的人,如果過去的痣已經產生變化,讓皮膚科醫師檢查是很重要的。
E (EVOLVING) - 正在演變
大部分無害的痣,長期保持原狀,但黑色素瘤通常變得更大,形狀甚至顏色都變了。
Macmillan說,形狀改變包括皮膚突起或成拱頂狀。如果痣維持平的,但變得更寛廣。
不只是尺寸和形狀需要注意,黑色素瘤也可能腫大且疼痛。國家衛生部也警告可能變癢或刺痛、流血,有硬皮的表面。
英國癌症研究指出有些黑色素瘤由已經存在的痣出來,且生長在之前正常的皮膚上。
最需要注意的是如果「正常的痣」變得癢、腫大或開始變得刺激。
早些發現黑色素瘤,比較容易治療。如果有這些皮膚的改變,盡快諮詢醫師。
編譯來源: Daily Mail (2024.01.22)
+ read more
2024.01.24
精液的微生物群可能會影響生育能力
就像在腸道或皮膚上有特定的細菌群落,男性的精液有自己的微生物群。它可能影響會男性的生育力。
新的研究檢查了73名成年男性的微生物群和精子健康狀況。有些人一直有生育問題,而有些人則沒有生育問題並且已經成為父親。
研究發現精液中存在一種細菌,即惰性乳桿菌(Lactobacillus
iner),_ _它可能在生育方面發揮作用。
研究人員解釋說,這種細菌會產生L-乳酸,進而引發精液發炎,並可能損害精子的運動。
他們指出,先前的研究已經顯示惰性乳桿菌與女性的生育問題有關_ _,因為它也存在於陰道微生物群中。
精液中還發現了假單胞菌屬細菌(Pseudomonas) 中的三種微生物,它們可能在精子濃度中發揮作用。
研究人員表示,在精子濃度異常的男性中,螢光假單胞菌(Pseudomonas
fluorescens ) 和施氏假單胞菌(Pseudomonas
stutzeri )似乎更為常見,而惡臭假單胞菌(Pseudomonas
putida)則較不常見。
University of California Los Angeles泌尿科住院醫師Vadim
Osadchiy博士領導的研究小組表示,即使這些細菌密切相關,細菌對生育力的影響在物種之間似乎也存在很大差異。關於微生物群及其與男性不孕症的關係,還有很多值得探索的地方。
他在大學新聞稿中補充說:「然而,這些發現提供了寶貴的見解,可以引導我們朝著正確的方向更深入地了解這種相關性。」
此研究與小型研究的證據相一致,將為未來更全面的研究鋪平道路,以揭示精液微生物群與生育力之間的複雜關係。
該研究最近發表在《科學報告》。
編譯來源:Health Day(2024.01.22)
+ read more

2024.01.23
妳有經痛或痙攣嗎?該吃什麼和避免吃什麼
大多數女性都會經歷經痛,高達15%的女性,它嚴重到足以干擾每個月一天或多天的工作和其他活動。有時生過小孩後疼痛會減輕,但對於許多女性來說,疼痛會持續。
是什麼原因導致疼痛?
在月經開始時,子宮內膜細胞開始分解並釋放大量前列腺素。這些化學物質會緊縮子宮內的血管,使肌肉層收縮,導致疼痛的痙攣。一些前列腺素進入血液,引起頭痛、噁心、嘔吐和腹瀉。
非類固醇消炎藥(NSAID,如:阿斯匹靈Aspirin、
布洛芬Ibuprofen)可減少前列腺素的產生,也可減少月經量,從而減輕經痛。避孕藥通過減緩子宮內膜的生長來降低前列腺素的產生。因此,90%服用避孕藥的女性經痛減輕。然而,飲食改變可能會產生類似的結果。
迷思
坊間有一些說法,冰冷的食品會引起經痛,經期時吃糖可以緩減經痛。事實上,並沒有研究證明或反駁冷飲或食物對經痛的影響。而研究指出吃糖會加重經痛。
哪些食物可以緩解經痛
─含有OMEGA-3脂肪酸的食物
今年早些時候,研究人員發表了一項有關omega-3脂肪酸對經期疼痛影響的統合分析。他們發現,在兩到三個月內,富含omega-3脂肪酸的飲食(包括每天補充300-1,800毫克)可以減輕經期疼痛患者的疼痛,並減少止痛藥的使用。
富含omega-3脂肪酸的食物包括奇亞籽、核桃、亞麻籽、鮭魚、鯡魚、沙丁魚、鯖魚、牡蠣、毛豆、魚油、魚肝油、磷蝦油、亞麻仁油、大豆油和菜籽油。
─富含維生素D的食物
2023年的一項統合分析顯示,每週服用超過50,000
IU(國際單位)維生素D的女性可以緩解經期疼痛,無論女性服用維生素的時間和頻率如何。
富含維生素D的食物包括鱒魚、鮭魚、鮪魚和鯖魚、魚肝油以及蘑菇。
身體在接受陽光照射時可以產生維生素D。也可以從補充劑中獲得維生素D。
─富含維生素E的食物
有一些證據顯示維生素E補充劑可以減輕經期疼痛。在一項為期四個經期的精心試驗中,女性在預計經期開始前兩天開始服用維生素E補充劑(90
毫克,每天兩次),為期五天。這顯著降低了經期疼痛的嚴重程度和持續時間。
富含維生素E的食物包括種子(特別是葵花籽)、堅果(特別是杏仁、榛果和花生)以及菠菜、綠花椰菜、奇異果、芒果和番茄。
可能加重經期疼痛或痙攣的食物
─高度加工食品
關於加工食品含量高的飲食對經期疼痛影響的研究結果各不相同。一些觀察性研究顯示,食用更多加工食品的女性可能會出現更嚴重的經痛。例如,2009年的一項研究發現,每週吃速食或加工食品兩天或更長時間的青春期女性比不吃的女性更容易出現經痛。因此,少吃加工食品可能是值得考慮的事情。
高度加工食品包括能量密集、營養不良的食品,例如外帶、薯片、餅乾、甜甜圈、加工肉類和軟性飲料。
─咖啡因
富含咖啡因的食物包括咖啡、能量飲料和一些加工能量棒。咖啡因的攝取與月經疼痛有關。
儘管我們不知道確切的潛在機制,但研究人員認為咖啡因可能會縮小血管,從而限制血液流動,導致更嚴重的痙攣。
─酒精
飲酒並不是公認的經痛風險因子。
健康、均衡的飲食是我們支持自身健康和預防未來慢性病的最佳方法之一。這可以幫助減少我們體內的炎症,這被認為是飲食可以幫助經痛患者的主要方式。
編譯來源:The Conversation(2023.12.21)、PCRM
+ read more

2024.01.22
你會因心碎而死嗎?
新研究顯示,心碎可能與心臟病發作一樣致命。
你聽過「心碎症候群」嗎?
蘇格蘭阿伯丁大學進行的一項新研究發現,有四分之一的心碎症患者在五年內死亡。這種情況的醫學名稱是「章魚壺心肌病變」,是由極度情緒困擾削弱心室引起的,又被稱為「章魚壺症候群(takotsubo
)」。
大約90%的章魚壺心肌病變的患者是50歲或以上的女性。
倖存者的心臟形狀和泵血能力通常會在三個月內恢復正常,但許多人會遭受長期問題,包括胸痛、心悸和呼吸困難。
雖然心碎症候群的症狀與心臟病發作相似,都有突然劇烈胸痛和呼吸急促等,但它並不是由動脈阻塞引起的,而一般心臟病發作通常是由動脈阻塞引起的。這可能可以解釋預防心臟驟停的藥物對心碎的存活率沒有影響。
觸發的原因是…
根據專家表示,在約70%的情況下,壓力事件是罪魁禍首。這可能是情感上的,例如親人的去世或一段關係的結束,也可能是身體上的,例如攻擊或車禍。
有趣的是,壓力不一定是負面的,快樂的場合也會引發這種情況。瑞士蘇黎世大學醫院2016年對485名有情緒觸發因素的章魚壺症候群患者進行一項研究發現,雖然96%的人經歷悲傷的事件,但其餘4%的人是經歷歡樂的場合,例如生日聚會、在賭場贏錢甚至是驚喜的求婚。
這是因為所有這些事件在體內引發的壓力反應會導致腎上腺素激增,告訴心臟跳動得更快,促進流向大腦的血液和肌肉。在章魚壺症候群中,腎上腺素的激增會關閉左心室底部,無法收縮,導致心室底部向外膨脹。這種形狀特徵在心臟X光上可見,很像日本一種傳統用於捕獲章魚的窄頸寬底籠子。因此,日本研究人員在1990年將其命名為「章魚壺症候群」。
停經後女性的壓力和焦慮程度較高也可能有助於解釋這種關聯。
編譯來源:National World(2024.01.12)、Daily
Mail(2024.01.10)、JACC期刊(2024.01.10)、Cardiovascular
Research(2021.06.22)
+ read more